UNIVERSITE DE MONTPELLIER
FACULTE DE MEDECINE
Année 2004
MEDECINE EN PAYS AMERINDIEN
Cahier de liaison du centre de santé de
Camopi (Guyane Française)
MEMOIRE
PRESENTE POUR L’OBTENTION DE
LA CAPACITE DE MEDECINE TROPICALE
Docteur Céline COQUET
Née le 6 avril 1971 à Chambéry
MEMOIRE SOUTENUE PUBLIQUEMENT LE 5 OCTOBRE 2004
DEVANT LE JURY COMPOSE DE
Monsieur le Professeur Eric DELAPORTE PRESIDENT DU JURY
Monsieur le Professeur Jean Pierre DEDET
Monsieur le Docteur Didier BASSET
Monsieur le Docteur Loïc DESCAMPS
REMERCIEMENTS
A MON PRESIDENT DU JURY
Monsieur
le Professeur Eric DELAPORTE
Pour tout ce qu’il fait pour l’enseignement de la médecine tropicale.
A MES JUGES
Monsieur le Professeur Jean Pierre DEDET
Pour son intérêt pour la Guyane et son enthousiasme à participer à mon
jury.
Monsieur le Docteur Didier BASSET
Pour son soutien, ses aides multiples et son amitié.
Monsieur le Docteur Loïc DESCAMPS
Pour ses remarques judicieuses et constructives, sa
motivation, ses qualités médicales et humaines.
Je les remercie de l’honneur
qu’ils m’ont fait en acceptant de juger ce travail.
A tous mes amis de Camopi qui
m’ont aidée lors de mon séjour et lors de l’élaboration de ce mémoire,
Christophe, Courtoise, Marc, Christelle, Laurent, Valérie, Catherine, Gaston,
Denis, Patricia, Edvige, Manue, Soisik, Marika, Anne, Régis, Joseph, Josette,
Romuald…
A l’équipe médicale de Cayenne, Leonne Agelas, Michel
Joubert et surtout Laurence Mathé et Félix Djossou pour les informations et la
relecture.
A Anke pour ses conseils.
A Isabelle pour son soutien et ses aides précieuses.
A Blandine, pour ses présences.
A Thibaud.
SOMMAIRE
L’ORGANISATION MEDICO-ADMINISTRATIVE
LE DEPARTEMENT DES CENTRES DE SANTE
LES LIENS ENTRE LE CENTRE DE SANTE
DE CAMOPI ET LA COORDINATION DE CAYENNE.
LES CONSEQUENCES SUR LES
COMPORTEMENTS
LES CONCLUSIONS ET LES PROJETS
LES RETROVIRUS : HIV, HTLV1,
HTLV2
LES BRULURES, LES MORSURES et LES
TRAUMATISMES
LES SOINS DOULOUREUX CHEZ L’ENFANT
LA DIARRHEE SIMPLE ET SON TRAITEMENT
L’ECZEMATIDE SUR TERRAIN ATOPIQUE
LES PLAIES ET PIQURES INFECTEES
LES AUTRES PATHOLOGIES
OPHTALMOLOGIQUES
LES PATHOLOGIES BUCCODENTAIRES
LES PATIENTS NECESSITANT UNE
SURVEILLANCE
LE DESCRIPTIF DES PATHOLOGIES
SUIVIES
LA PROTECTION MATERNELLE ET INFANTILE
REALISATION DE PLUSIEURS VACCINS LE
MEME JOUR
LE SUIVI DES NOURRISSONS ET DES
ENFANTS
L’INTERRUPTION VOLONTAIRE DE
GROSSESSE
LA PHARMACIE DU CENTRE DE SANTE DE
CAMOPI
LA PHARMACIE DU CENTRE HOSPITALIER
DE CAYENNE
LA PHARMACIE LIEE AUX ACTIVITES DE
LA PMI
ANNEXE I : LES DONNEES DE
L’INSEE
ANNEXE II : LES CORRESPONDANTS
ANNEXE III : SUIVI QUANTITATIF
DU NOMBRE D’ACCES PALUSTRES
ANNEXE IV: ARBRE DECISIONNEL
THERAPEUTQUE
ANNEXE V : LE TRAITEMENT DU
PALUDISME A CAMOPI
ANNEXE VI : POSOLOGIE DE
L’HALFAN®
ANNEXE VII : FROTTIS CUTANE A
LA RECHERCHE DE LEISHMANIES
ANNEXE VIII : BIOPSIE CUTANEE A
LA RECHERCHE DE LEISHMANIES
ANNEXE IX : TRIFLUCAN® DANS LA
LEISHMANIOSE
ANNEXE X : ALBENDAZOLE
(ZENTEL®)
ANNEXE XI
: CONDUITE À SUIVRE EN CAS DE MORSURE DE GRAGE
ANNEXE XII : ALIMENTS ET
DIARRHEE
ANNEXE XIII : DIAGNOSTIC
ETIOLOGIQUE DE LA DIARRHEE
ANNEXE XIV : LES PATHOLOGIES ET
LES TRAITEMENTS DES PROBLEMES GINGIVO-DENTAIRES
ANNEXE XV : BILANS BIOLOGIQUES
REALISES AU COURS DE LA GROSSESSE
ANNEXE XVI : HAUTEUR UTERINE
SUIVANT LE TERME DE LA GROSSESSE
INTRODUCTION
Camopi est un village amérindien, au cœur de la forêt amazonienne, dans le sud-est de la Guyane Française. C’est avec l’équipe médicale du centre de santé que j’ai travaillé du 15 janvier au 2 août 2004.
Ce mémoire relate mon expérience de médecin généraliste et a pour but de valider la capacité de médecine tropicale.
Mon objectif est de transmettre un document initial sur la vie de Camopi, le fonctionnement du centre et les pathologies rencontrées, aux personnels médicaux et paramédicaux amenés à y travailler. Disponible sur place et accessible par Internet, ce cahier de liaison a été élaboré en collaboration avec l’équipe du département de Centre de Santé, qui coordonne l’ensemble des soins menés dans les communes du littoral et de l’intérieur de la Guyane.
Les amérindiens sont répartis en deux ethnies : les Wayampis et les Emerillons. Il s’agit d’une population très jeune, du fait d’une forte natalité. L’activité traditionnelle est centrée sur la chasse, la pêche et la culture sur brûlis dont ils tirent le manioc, base de la préparation du cachiri. Cette boisson traditionnelle faiblement alcoolisée se partage dans une ambiance conviviale. Mais l’abus d’alcool plus fort amène à des dérives tels que des accidents ou des comportements violents. J’ai essayé d’analyser les raisons de cette consommation abusive et me suis investie tout particulièrement dans la sensibilisation auprès des enfants par l’intermédiaire de l’école.
Sans exhaustivité, les pathologies rencontrées sont présentées en précisant leurs fréquences et leurs principales caractéristiques. Les parasitoses, en particulier le paludisme, sont détaillées, d’autant que pendant mon séjour, nous avons été confrontés à une véritable épidémie.
La protection maternelle et infantile représente une activité importante pour l’équipe :
Les vaccinations quotidiennes ou lors de journées spécifiques, le suivi des nourrissons et des femmes enceintes et ainsi que la contraception, sont les principaux volets de la prévention.
Les médecins et infirmiers sont responsables du fonctionnement du centre. Chaque mois, les commandes de la pharmacie, demandent une attention toute particulière.
Enfin, la médecine traditionnelle est évoquée à travers le chamanisme et la phytothérapie.
Un lexique et une liste de livres éclectiques à propos de la Guyane et du monde amérindien clôturent ce cahier de liaison.

1- La Guyane
Française
LA PRESENTATION DE CAMOPI
Camopi est une commune de Guyane Française, située au sud-est
de ce département, le long de la frontière brésilienne, bordée par le fleuve
Oyapock. A 200 Km de Cayenne, elle est accessible par avion et par pirogue et s’étend
sur 10 030 Km² de forêt primaire. Sa population est essentiellement
composée d’amérindiens wayampis et émerillons.
LA DESCRIPTION GEOGRAPHIQUE
Le bourg, appelé couramment Camopi, se situe entre la
rivière du même nom et le fleuve Oyapock. Plusieurs petits villages sont
implantés plus ou moins loin le long du fleuve Oyapock et de la rivière Camopi.
Le plus éloigné est à deux heures de pirogue du bourg.

2- Le bourg de Camopi entre la rivière Camopi et le
fleuve Oyapock
Trois Sauts est implanté plus en amont sur l’Oyapock à
deux jours de pirogue en saison sèche. Il est divisé en quatre hameaux : Yawapa,
Pina, Zidoc et Trois Sauts. L’ensemble de la commune dénombre 1500 habitants
environ.

Hameau
de Trois Sauts
Hameau
de Zidoc (poste de santé et école)
3-
Les villages de Trois Sauts
En face de Camopi, de l’autre côté du fleuve s’étend un village brésilien : Vila Brasil. Ses habitants se sont regroupés en association « Associaçao dos Moradores de Vila Brasil » en septembre 2002. Le recensement dénombrait alors une centaine de personnes. Actuellement environ 250 habitants sont installés de façon permanente.
Plus en aval sur l’Oyapock, la rivière Sikini est
jalonnée des villages clandestins d’orpailleurs brésiliens avec des bars, des restaurants,
des commerces, des pharmacies, une église… L’embouchure de cette rivière se
situe à 15 minutes en pirogue de Camopi. La population serait de plus d’un
millier de personnes.
Depuis quelques années, nous retrouvons aussi de
l’orpaillage sur les deux affluents de la rivière Camopi : Alikéné et
Tampak.
Camopi bénéficie d’un climat équatorial très humide
avec une forte pluviométrie qui connaît deux saisons sèches. La grande saison
sèche dure de septembre à décembre, il ne pleut alors qu’une à deux fois par
mois. La petite saison sèche au mois de mars est plus discrète.
La commune est recouverte par la forêt primaire,
caractérisée par des arbres de très
haute taille (jusqu’à 60 mètres) ayant une épaisse arborescence. Le sol, très
mince, est pauvre.
L’HISTOIRE
Le site du village de Camopi fut fondé en 1738, avec l’arrivée de la mission Notre Dame de Sainte Foix. Il existait alors sur ce territoire différentes tribus amérindiennes : Pirio, Karane, Nourague, Ouage et Taroupi. Très rapidement, celles-ci ont été décimées par les maladies européennes (dysenterie, affections broncho-pulmonaires, grippes) amenées par les Européens.
En cinquante ans, l’ensemble des tribus amérindiennes présentes dans le bassin de l’Oyapock a disparu. En 1763, les jésuites sont expulsés. En 1787, 172 personnes subsistent. Seuls les Emérillons, ont été épargnés, car ils occupaient des territoires retranchés, difficiles d’accès.
Les Wayampis constituent depuis le XIXème siècle, le groupe d’habitants le plus important de Camopi. Originaires de l’Est du Brésil, ils atteignirent vers 1820 les sources de l’Oyapock. Puis, peu à peu, ils s’installèrent plus au Sud, à proximité de la confluence de l’Oyapock et de la rivière Camopi.
Si dans les années 1820, 6 000 Amérindiens ont été dénombrés, ils connurent le même fléau que les anciennes tribus. Les contacts avec les chercheurs, voyageurs ou explorateurs entraînèrent l’apparition d’épidémies qui décimèrent la population wayampie. On ne dénombre plus que 300 habitants en 1890. Depuis cette date, les Emerillons et Wayampis cohabitent [1].
Afin de limiter la dissémination de certaines maladies, de préserver les cultures coutumières en évitant les contacts avec notre civilisation, un cordon sanitaire fut mis en place, en 1950. Il dessine une ligne entre Camopi et Maripassoula. Toute entrée sur le territoire au Sud de celle – ci est soumise à une autorisation préfectorale [1].
Actuellement un projet de parc national est en cours d’élaboration pour toute cette région.
LES HABITANTS
En remontant la Camopi, nous rencontrons différents
petits villages émerillons. Les Wayampis sont plus concentrés sur l’Oyapock, en
villages de taille plus importante.
Les Emerillons font partie du
groupe ethnique tupi-guarani. Ils viennent des fleuves Maroni et Approuague [2].
Ils parlent l’émerillon. Ils sont divisés en deux groupes régionaux : la
rivière Camopi (environ 250 personnes) et la rivière Tampak, affluent du fleuve
Maroni (environ 120 personnes). Ces deux sous groupes sont reliés par le
« sentier des Emerillons » qui n’est plus guère emprunté.
Les
Wayampis font aussi partie du groupe ethnique tupi-guarani. Ils parlent le wayampi.
Aujourd’hui, ils sont divisés en trois sous-groupes régionaux, deux en Guyane Française
et un au Brésil. Le groupe le plus important est installé à Camopi, 450
personnes. L’autre groupe français se situe à Trois Sauts, 350 personnes
(chiffre du recensement national français de 1999). Au Brésil, ils sont 320
environ [3].
La population du bourg de Camopi comprend aussi :
- des métropolitains : treize professeurs, quatre
gendarmes, trois charpentiers ainsi que l’équipe médicale et paramédicale,
- des militaires : un camp de la légion étrangère
composé d’une trentaine d’hommes en section tournante. Il se trouve de l’autre
côté de la rivière Camopi près de la piste d’atterrissage.
Comme décrit plus haut, les villages de Trois Sauts sont essentiellement constitués d’une population wayampie. Cinq instituteurs et un infirmier vivent parmi eux.
LA DEMOGRAPHIE
Le nombre d’habitants et leur répartition sur le territoire ont beaucoup évolués aux cours des années passées [4].
En 1947, nous dénombrions 150 wayampis répartis en 7 petits villages [4]. En 1980, ils étaient 400, auxquels s’étaient joints 100 émerillons. Enfin au recensement de 1999 ils étaient 1032 (voir annexe I : Les données de l’INSEE). Actuellement, la commune comprend une population d’environ 1500 habitants.
Cette augmentation est liée à la mise en place de mesures sanitaires (l’ouverture d’une infirmerie, la réalisation de campagnes de vaccinations, et plus récemment l’installation permanente d’un médecin sur le bourg) et à une très forte natalité.
Il s’agit d’une population particulièrement jeune, puisque 58 % de celle-ci est âgée de moins de 20 ans et 87 % de moins de 40 ans [1].
En juin 2004, nous dénombrons, seulement 19 patients ayant un âge supérieur à 55 ans sur les 900 environs fréquentant le centre de santé.
Il est à noter tout de même que si le nombre d’habitants s’accroît, la variation annuelle (le taux de croissance) ralentit [1].
L’HABITAT
La proximité du Brésil a influencé la conception des carbets (maison en bois). Les bâches et la tôle remplacent souvent les feuilles de waï tressées (couverture traditionnelle). Le bois, exploité par les brésiliens, a pris le pas sur les branches et les rondins, et les assemblages en lianes ont été remplacés par les pointes et les boulons.

4- L’habitat traditionnel en feuilles de waï tressées
et rondins de bois

5- Toit en tôle ondulée
Cependant l’organisation de l’habitat demeure inchangée. Elle comprend une chambre commune le plus souvent surélevée où sont suspendus les hamacs de toute la famille et une autre bâtisse, à même le sol, pour la cuisine où l’on fait du feu, mange et reçoit du monde.
Le fleuve sert de salle de bain et de toilette, mais aussi pour la lessive et la vaisselle. Son eau est utilisée, par certaines familles, pour la cuisine et le cachiri (boisson traditionnelle). D’autres bénéficient du réseau collectif d’eau potable, avec des points d’eau au sol sur support de ciment disposés entre les logements.
LA CULTURE
La vie des amérindiens est centrée sur la culture, la chasse et la pêche, la réalisation et le partage de la boisson traditionnelle, le cachiri.
Leur nourriture provient donc des deux activités principales :
- la chasse et la pêche pratiquées lors d’expéditions, sur le fleuve ou en forêt, durant souvent plusieurs jours. Les produits sont ensuite, boucanés (fumés) afin d’assurer leur conservation.
- et la culture des abatis, lopins de terre cultivés sur brûlis, d’où ils tirent essentiellement le coton, divers fruits et le manioc, racine à la base de la préparation de la cassave (galette), du couac (sorte de céréales) et du cachiri.
Les activités d’artisanat sont devenues occasionnelles.
Peu de mesures ou actions sont menées pour sauvegarder et faire perdurer les savoirs faire traditionnels.
L’enseignement des enfants est calqué sur le modèle métropolitain. Les enseignants sont exclusivement européens ou créoles. A Camopi, le cursus scolaire s’interrompt après le primaire. Il est alors nécessaire de continuer ses études sur Saint Georges ou Cayenne. Mais une partie des élèves peut bénéficier des cours par correspondance au Centre National d’Education à Distance (CNED).

Pour cela, quatre classes dans des bâtiments individuels ont été crées pour le CNED dans le cadre d’un projet de résorption de l’habitat insalubre. Quarante neuf logements neufs et une extension du groupe scolaire sont aussi en cours [1].
6-
Les nouveaux bâtiments du CNED
Les familles complètent leurs ressources par les aides sociales telles que le revenu minimum d’insertion et les allocations familiales [1].
Limité par les contrôles d’accès au territoire, le tourisme demeure peu développé. Il n’existe dans le bourg de Camopi, ni restaurant, ni hébergement. Cette mesure protége en partie la culture amérindienne mais quelques habitants entreprenants sont favorables à l’arrivée du tourisme.
Un nouveau tourisme, l’écotourisme, semble vouloir voir le jour à travers la création du parc national de la Guyane. Le comité de pilotage organise des réunions sur plusieurs jours dans les différents villages concernés. Chez les défenseurs des droits des amérindiens il suscite de vives réactions [5] [6]. Quant à eux, les amérindiens ne comprennent pas trop les enjeux d’un parc.
L’ORPAILLAGE ET LE MERCURE.
Au cours de la réunion de pilotage du parc national de juillet 2004, les représentants des villageois de Camopi ont précisé leur attente : une réglementation stricte sur l’orpaillage, appliquée à l’ensemble du territoire qui leur est imparti. La pollution des rivières, notamment par le mercure et la proximité d’une population clandestine, sont des sujets récurrents de discussion dans cette population vivant au contact de la nature.
L’augmentation des activités d’orpaillage dans l’ensemble de la région amazonienne depuis les années 1980, entraîne des rejets de mercure en grande quantité dans l’environnement. Le mercure sous sa forme la plus toxique, le méthylmercure, se concentre dans la chaîne alimentaire, surtout le poisson, qui est la base de l’alimentation chez les amérindiens.
Une enquête réalisée par l’institut de veille sanitaire en 1994 a révélée des situations d’exposition extrême dans la communauté guyanaise [7]. Sur le fleuve Oyapock, le faible nombre de personnes concernées par cette étude ne permet pas de tirer des conclusions définitives.
Une nouvelle enquête placée, sous la responsabilité de la Cellule InterRégionale d’Epidémiologie (CIRE) des Antilles Guyane, a débutée en juillet 2004, pour le village de Ouanary, Saint Georges, Camopi et Trois Sauts. Les référents Dr Quenel, Mme Boudan et Mme MALON sont joignables au 05 96 39 43 54.
Chez l’adulte, le mercure entraîne des altérations sélectives et localisées du système nerveux, le cerveau étant l’organe cible. Les principales manifestations se traduisent par un rétrécissement concentrique du champ visuel, une baisse de l’acuité auditive, des troubles de l’équilibre et de la marche.
Les fœtus et les enfants sont beaucoup plus sensibles que les adultes. Les déficits observés chez les jeunes enfants sont des retards psychomoteurs, staturo-pondéraux et de l’acquisition du langage, et parfois des convulsions.
A Camopi, aucune correspondance n’est établie entre l’apparition de troubles et le mercure.
S’agit-il d’une absence de lien ou d’un diagnostic non posé ? Les résultats de la CIRE Antilles Guyanes, seront donnés aux centres de santé après analyse.
LES INFRASTRUCTURES
Les futurs arrivants ont beaucoup de questionnements sur les commodités, les conditions de logement, les produits que l’on peut acheter dans le village.
En terminant la présentation de Camopi, ce sous-chapitre fournit quelques données pratiques pour la préparation à la vie « en commune ».
LES INFRASTRUCTURES DE LA
COMMUNE
Le bourg compte une épicerie, lieu de convivialité, où il est possible d’acheter divers produits, mais l’approvisionnement est aléatoire.

Sur Vila Brasil, nous pouvons nous procurer le minimum nécessaire mais à des prix élevés. De petits restaurants sont ouverts tous les jours. Il est aussi possible de commander des repas à emporter copieux et bon marché.
7-
Vila Brasil et ses commerces
Dans l’ensemble, il est difficile de se procurer des produits frais : viandes, œufs, légumes, fruits, produits laitiers…
Sur le bourg, l’électricité est fournie par un groupe électrogène, théoriquement de 10 heures à 22 heures. Ces horaires sont extrêmement modulables suivant les priorités du personnel d’entretien. Un quart des logements n’a pas l’électricité [1]. L’électricité par énergie solaire a été installée dans la majorité des carbets du bourg, mais son utilisation est toujours en attente d’un accord avec EDF. En revanche, elle est disponible dans de nombreux hameaux. De plus, le fonctionnement de la pompe à eau est dépendant de l’alimentation en électricité. Les coupures d’eau sont donc fréquentes.
L’eau provient de la nappe phréatique. Elle est
insuffisamment chlorée. La fréquence des prélèvements par la Direction de la
Solidarité et du Développement Social (DSDS) est indéterminée (au contrôle du
21 juillet 2004 l’eau était potable). Il est préférable, tout de même, de faire
bouillir, de chlorer ou de filtrer l’eau de boisson.
A Trois Sauts, toujours selon les prélèvements de la
DSDS, l’eau est impropre à la consommation. Les analyses de janvier 2004, ont
mis en évidences des Shigella. Il n’y a pas eu depuis de nettoyage de la
cuve ou de chloration.
Il n’existe pas de réseau d’assainissement des eaux
usées. Les eaux domestiques sont répandues à même le sol.
LES INFRASTRUCTURES
SPECIFIQUES AU CENTRE DE SANTE
Afin de faciliter le séjour du personnel médical, le
département des centres de santé met à sa disposition différents logements.
Leur description nous est souvent demandée lors de la prise de poste.
Le premier logement est un appartement neuf, au dessus
de l’épicerie du village. Parfois bruyant, il possède un balcon avec vue sur le
fleuve. Situé au pied du village, il subit moins les effets des coupures d’eau.

Le « carbet de passage » est avantageux par
sa belle terrasse et sa proximité du dispensaire. Les coupures d’eau sont
tardives et il bénéficiera de l’installation électrique solaire.
Propriété du Conseil Général, qui ne fait pas de
travaux d’entretien, il menace de s’écrouler.
8- « Le
carbet de passage »

Le presbytère est loué au clergé par l’hôpital. Situé
au sommet du village, il ne possède pas de terrasse mais une belle vue. L’eau
est rare le matin du fait de cette situation en hauteur.
9-
Le presbytère
Actuellement,
les deux infirmiers possèdent un carbet à côté de l’école.
Une
machine à laver et un sèche-linge sont disponibles au centre de santé.
L’ORGANISATION
MEDICO-ADMINISTRATIVE
LE DEPARTEMENT DES CENTRES DE SANTE
La gestion des 10 centres et 11 postes de santé de
Guyane a été assurée de 1984 à 1999 par la DASS-Guy (récemment désignée
Direction de la Solidarité et de la Prévention) et depuis le premier janvier
2000 par le Centre Hospitalier de Cayenne « Andrée Rosemon » (CHAR).

10- Centre hospitalier de Cayenne « Andrée
Rosemon »
Le 2 mai 2002, le Conseil d’Administration, crée le
statut de « département des centres de santé ». Celui-ci est, dès
lors, constitué d’une Unité de Coordination basée à Cayenne dans l’enceinte du
bâtiment du centre hospitalier et de 9 structures fonctionnelles dans les
régions de Guyane où la médecine libérale et l’hospitalisation privée sont
absentes.
L’unité de coordination de Cayenne comprend le système
d’information sanitaire (SIS), le secteur logistique, le secteur des soins et
le secteur social, le tout supervisé par le médecin-chef du département, le Dr
Félix DJOSSOU, la directrice des centres de santé, madame Béatrice KOWALSKI et
le cadre supérieur de santé madame Marie Claude VERDAN.
Les deux médecins responsables de la coordination
médicale sont le Dr Michel JOUBERT pour le secteur du littoral et du Maroni et
le Dr Laurence MATHE pour celui de l’Oyapock [9].
Toute l’équipe de coordination travaille à
l’amélioration et à l’harmonisation des soins dans les différents centres de
santé. Elle adapte les activités aux besoins de la population de chaque
secteur, gère les ressources humaines, matérielles et financière nécessaires et
oriente les décisions en fonction des priorités de santé.
Grâce au codage des actes réalisés par le personnel
médical et paramédical sur le terrain, l’unité d’information sanitaire évalue
le volume d’activité de chaque structure de santé et permet une surveillance
des maladies ou symptômes à potentiel épidémique[8].
LE CENTRE DE SANTE DE CAMOPI
Le centre de santé se situe au plus près de
l’embouchure de la Camopi avec l’Oyapock.

11- Le centre
de santé entre la Camopi et l’Oyapock
Deux médecins, deux infirmiers et un agent de santé sont présents de 8 heures à 13 heures et de 16 heures à 18 heures. Le centre de santé est fermé le samedi et le dimanche, mais une astreinte est assurée par un infirmier et un médecin en dehors des heures d’ouverture.
Le poste d’agent sanitaire et d’hygiène n’est pas renouvelé depuis juillet 2004. Nous attendons une solution.

Un des deux médecins est détaché quinze jours tous les deux mois pour le poste de santé de Trois Sauts.
Un infirmier résidant dans le village de Zidoc depuis 9 ans, assure les soins pour les habitants des différents hameaux.
12- Poste de
santé de Trois Saut
A Camopi, l’équipe médicale est amenée à traiter une
population variée.
- des
amérindiens,
- des
brésiliens (les habitants de Vila Brasil, ainsi que des orpailleurs travaillant
à la Sikini),
- des
métropolitains,
- des
militaires.
Les pathologies rencontrées sont diverses (les proportions
entre parenthèses sont les références du premier semestre 2003) :
- les maladies ORL et de l’appareil
respiratoire (environ 30 % des consultations),
- les diarrhées (environ 15 %) ainsi que
les parasitoses digestives fréquentes sur l’ensemble de l’Oyapock,
- les maladies ophtalmologiques (environ 11 %) avec principalement des conjonctivites et des ptérygions,
- le paludisme (environ 9 %) avec plus
de 280 lames positives par an et une majorité d’infections à Plasmodium
vivax. A noter, une très nette augmentation du paludisme en 2004,
- les maladies de la peau (environ 8 %),
impétigos, abcès, furoncles, mycoses, leishmanioses cutanées.
La grande différence avec une consultation de métropole est l’importance du parasitisme par le paludisme, les helminthiases et les leishmanioses. Il existe de nombreuses blessures lors de chutes, de morsures, voire de coups de fusil. Enfin, nous effectuons les soins d’urgences en attendant une évacuation par l’hélicoptère du SAMU et pouvons réaliser des accouchements.
L’équipe du centre médical assure les consultations médicales, les soins médicaux et paramédicaux, délivre les médicaments nécessaires aux traitements prescrits, car aucune officine pharmaceutique n’existe dans la commune. Elle réalise les soins préventifs et participe aux actions de promotion de la santé, de formation et de recherche [10].
D’autres compétences peuvent être demandées de façon non officielle, comme allumer le groupe électrogène, accueillir les spécialistes, conduire une pirogue, porter et ranger le matériel…
C’est dans un contexte d’isolement relatif que nous
sommes amenés à travailler. Une réunion mensuelle est réalisée avec toute l’équipe
médicale et un compte rendu est envoyé à l’unité de coordination [10].
LES LIENS ENTRE LE CENTRE DE SANTE DE CAMOPI ET LA COORDINATION DE CAYENNE.
Les contacts avec les logisticiens, le secrétariat et
la coordination médicale du département des centres de santé sont quasi
journaliers et facilités par le téléphone.
En effet, nous disposons au centre
- d’un
téléphone pour les liaisons avec toute la Guyane,
- d’un fax ne fonctionnant qu’avec celui du département des centres de santé,
- d’un téléphone satellite et d’une mallette de télé médecine.
Ce matériel informatique, spécifique à la Guyane
Française, nous permet de communiquer avec de nombreux spécialistes de Cayenne.
Il nous est possible d’envoyer des photos en dermatologie ou en parasitologie
et des électrocardiogrammes en cardiologie. Il est très utile surtout pour les
nouveaux arrivés. Le Dr Thierry LEGUEN, joignable au SAMU ou sur son portable,
est à notre disposition pour faciliter son utilisation.
Il n’existe pas de possibilités de connexion Internet
à Camopi. Son installation est envisagée pour 2006. En revanche un accès est
possible à Trois Sauts depuis juin 2004.
Le département des centres de santé met à notre disposition deux avions de quatre places par mois à 2 ou 3 jours d’intervalle. Il permet le transport de courrier, d’une partie du matériel, des vaccins en respectant la chaîne du froid, des prélèvements de sang pour analyse au laboratoire et des patients nécessitant une consultation ou une hospitalisation.
Les commandes plus lourdes arrivent par le fleuve. Une pirogue en début et en milieu de mois achemine le matériel lourd : pharmacie, gaz, essence et parfois des passagers.
En cas d’urgences vitales, un hélicoptère du SAMU, peut se rendre sur place pour une évacuation sanitaire dans la journée. Si les conditions météorologiques sont favorables et s’il est disponible, il met une heure pour venir de Cayenne.
Des spécialistes se rendent à Camopi de manière plus ou moins régulière, pour des journées ou des semaines de consultations. En théorie, nous recevons l’infectiologue quatre fois par an, le gynécologue 3 fois par an, le dermatologue 2 fois par an, l’ophtalmologue 1 fois par an, l’orthopédiste 1 à 2 fois par an et le dentiste 1 semaine tous les trimestres. Mais en pratique, suite à des problèmes logistiques, leurs venues sont assez aléatoires.
Une liste des correspondants est établie en annexe II.
LA PROBLEMATIQUE DE L’ALCOOL
L’alcoolisme est un des grands problèmes de santé
publique à Camopi. Il touche une part importante de la population. Phénomène
culturel, l’alcool fait partie prenante de la vie amérindienne par la
consommation traditionnelle du cachiri [11].
LE CACHIRI

13- Cachiri à l’ombre d’un carbet
Le Cachiri est une boisson faiblement alcoolisée. Il
se boit de façon conviviale en famille. Les femmes enceintes, les enfants et
même les bébés participent à la fête.
La préparation dure plusieurs jours. Il est réalisé à
partir de manioc amer ou doux ou d’igname. Les racines sont d’abord épluchées
puis râpées par les femmes. Le passage à travers la couleuvre permet
l’élimination des toxines du manioc. Le concentré obtenu est ensuite bouilli
pendant de nombreuses heures. De façon traditionnelle, la fermentation était
débutée par la mastication des boulettes de manioc que les femmes recrachaient
dans le cachiri. A Camopi, cette méthode n’est plus utilisée que par de très
rares familles. Un fruit sucré, un vieux cachiri peuvent remplacer ce procédé.

14- Le manioc

15- Le manioc est épluché et nettoyé

16- Le manioc est râpé dans la pirogue à cachiri avant
d’être bouilli
Au troisième jour, les invités s’assemblent autour de
cette boisson qui a donné son nom à la fête : le cachiri. Elle est servie
dans une calebasse (fruit du calebassier). C’est un signe d’amitié offerte, qui
en retour, est accepté pleinement. Il est quasi impossible de refuser cette
boisson. L’alcool se vit dans un système de relation. L’idée essentielle et
incontournable est celle du partage, de l’opportunité de renouer des liens [12].
Une fois la fête commencée, l’alcool délie les langues.
Ils parlent fort, ils rient, ils dansent. Alors que les amérindiens sont de
nature timide, l’alcool leur permet de s’extérioriser. Ils vous croiront
alcoolisés au moindre signe d’euphorie : une danse, une discussion un peu
forte. Les fêtes sont très animées. Ils boivent jusqu’à « plus soif ».
La quantité limite grandement l’ingestion. Les habitués se font vomir dès lors
que la dose acceptable pour leur estomac a été atteinte. Il est amusant de
noter qu’ils ne disent pas qu’une personne a trop bu mais qu’« elle est fatiguée ».
Chez les indiens du haut Oyapock, il existe une
culture de l’ivresse. Celle-ci est recherchée pour ses effets euphorisants et
conviviaux. Il n’existe pas de sentiments de culpabilité et contrairement aux
idées reçues, l’abus de boissons alcoolisées est antérieur à l’arrivée des
Européens.
Depuis plusieurs années, le rhum et la bière sont
associés aux fêtes traditionnelles. Les comportements se sont modifiés.
L’alcool est utilisé de façon très rapprochée et peut perdre son côté festif.
LES CONSEQUENCES SUR LES COMPORTEMENTS
Quelques personnes sont saoules quasiment tous les
jours mais pour la plupart, il s’agit d’un éthylisme aigu, à répétition, plus
ou moins modulé par les arrivées d’argent liquide sur la commune ou les
retraits à Saint Georges. Les conséquences sur la santé sont diverses :
Fréquemment, des patients consultent au centre de
santé dans les suites d’un accident en état d’ébriété ou d’une agression par
une personne ivre. Les accidents en général bénins se sont cependant révélés
graves à plusieurs reprises : par exemple, en juillet 2002, quatre
personnes sont décédées dans un accident de pirogue alors que le conducteur
était fortement alcoolisé…
Des actes de maltraitances, de viols sur personnes
majeures et mineures réalisés dans un contexte d’alcoolisation abusive ne sont
pas rares. Ils sont réalisés souvent à la vue des enfants.
Au cours des trois premiers mois de l’année 2002,
trois mineurs de 8, 10 et 12 ans, sont décédés par suicide. Leurs familles et
leurs proches mettent en relation leurs actes et la consommation d’alcool.
Nous sommes démunis face à ce problème, les victimes restent retranchées dans un silence accepté par beaucoup.
Par ailleurs, l’alcoolo-dépendant ne vient pas consulter pour ce motif. En six mois un seul patient, inquiet pour sa santé par rapport à sa consommation, m’a demandé des analyses biologiques. Il n’est jamais venu chercher les résultats.
Au niveau médical, nous notons l’absence d’utilisation de traitement psychotrope par la population amérindienne. Aucune benzodiazépine, aucun antidépresseur n’a été distribué pendant le premier semestre 2004.
En dehors de son effet anxiolytique, la consommation d’alcool a des conséquences médicales bien connues dans tous les pays. A Camopi, nous sommes étonnés par la faible fréquence de ces pathologies comparativement à la quantité d’alcool qui circule dans le village.
Au mois de juin 2004, une patiente de 74 ans a été hospitalisée pour des douleurs abdominales, qui se sont révélées être dues à des varices oesophagiennes sur insuffisance hépatocellulaire. Le mois suivant, un homme âgé de 57 ans a été évacué sur Cayenne pour une pancréatite aigue alcoolique. Quelques jours plus tard, un patient de 52 ans a été hospitalisé pour hémorragie après extraction dentaire ; il présente une insuffisance hépatocellulaire connue antérieurement. Ce sont les seuls cas mis en évidence à ce jour.
Les pathologies liées à l’abus d’alcool semblent se rencontrer chez certains patients ayant plus de 50 ans. La jeunesse de la population peut-elle expliquer la discordance entre la consommation et le peu de pathologies liées à l’alcool ? Verrons-nous augmenter ce nombre de cas dans les années à venir ? Est-ce cette forme d’alcoolisme aigu répété qui entraînerait moins de complications qu’un éthylisme chronique quotidien ?
LES CONCLUSIONS ET LES PROJETS
Il est très difficile, comme dans toutes les sociétés, d’aborder le sujet de l’alcool. Chez les amérindiens il sert de ciment à la vie sociale. Profondément ancré dans la culture, il est utilisé dans un « esprit » de partage et d’échange, de relation et d’ouverture, de convivialité et de générosité. Malheureusement les conséquences sur les comportements et la santé se révèlent parfois désastreuses.
C’est dans ce contexte, que des ateliers de réflexion, à l’initiative de l’éducation nationale, ont été réalisés entre l’école, la gendarmerie et le centre de santé.
Les points suivants ont été mis en évidence :
Il est important de bien distinguer les alcools forts du cachiri, afin de diminués leur consommation tout en respectant le rôle traditionnel de cette boisson locale.
Le projet, envisagé de la mise en place d’une cellule d’écoute assurée par le personnel du centre de santé pour les élèves du Centre National d’Education à Distance (CNED) n’a pas pu débuté. Pour être efficace, il nécessite un intervenant motivé et stabilisé sur la commune.
Des interventions préalables par deux médecins et une
infirmière ont commencé sur différents thèmes : les moyens de
contraception, la grossesse, l’accouchement et leurs risques chez la femme avant
18 ans, l’alcool et la santé. Ceci devrait faciliter les contacts entre les
élèves et le personnel du centre de santé.
Mr Alfredo Flores Fuentes, médiateur de santé publique
est joignable au 06 94 22 36 20. Il a présenté « l’alcool, ses effets sur
le corps et le psychisme », à trois classes de l’école et aux classes du
CNED. Les autres élèves bénéficieront de cette présentation en début d’année
scolaire 2004 - 2005.
Afin de mettre en valeur la culture amérindienne, il a
été proposé de relancer l’apprentissage et la fabrication artisanale locale
pour les jeunes à travers une association. L’idée principale est d’insister sur
le cachiri sous sa forme originale sans bière ni rhum. Par ailleurs, cette
association mettra en place des terrains multisports dans différents hameaux.
Des financements sont accordés pour la rentrée 2004 - 2005. Des terrains de
volley sont aménagés depuis juin.
Il existe sur Camopi un groupe de personnes qui ne
s’alcoolise pas et qui est même attristé par les effets de l’alcool sur la
population. Ces adultes pourraient servir de relais pour transmettre des
messages. Mr Pierre Guette, psychologue du réseau T+, propose de venir une fois
par mois pour les rencontrer et mettre en place un projet à préciser avec eux.
Il est joignable au 05 94 39 50 49.
LES PATHOLOGIES
LES MALADIES PARASITAIRES
LE PALUDISME
Chaque année, 3500 à 5000 accès palustres sont
diagnostiqués en Guyane. Trois espèces sont présentes : Plasmodium
falciparum, Plasmodium vivax et dans une moindre mesure Plasmodium
malariae.
A Camopi, 700 accès ont été diagnostiqués en 2 ans entre avril 2000 et mars 2002, lors d’une étude réalisée par le Pr Carme et ses collaborateurs[15]. L’incidence est globalement identique selon les deux espèces principales. Il existe 5 % d’association.
La transmission est permanente avec des recrudescences saisonnières [13]. A noter une véritable flambée de paludisme en juin 2004 (voir annexe III : Suivi quantitatif du nombre d’accès palustre).
La symptomatologie clinique est dominée par des
poussées fébriles souvent rapprochées. Elle est associée à des céphalées et
parfois à des vomissements ou des diarrhées. Cliniquement nous pouvons
retrouver une splénomégalie, voire une hépatomégalie.
Le paludisme touche peu l’enfant avant 6 mois.
Le parasite est plus présent sur certains villages,
Ilet Moula par exemple. Le taux d’incidence annuel est plus élevé chez les
enfants que chez les adultes. Aucune différence significative n’est retrouvée
en fonction du sexe ou de l’ethnie [14].
Les accès à répétition à Plasmodium vivax sont
fréquents. Un accès antérieur est une aide au diagnostic clinique.
LE DIAGNOSTIC
Le diagnostic du paludisme est basé sur l’observation
au microscope optique d’un étalement de sang. Elle affirme la présence de
l’hématozoaire et précise l’espèce, les stades évolutifs et les densités
parasitaires. Cet examen est réalisé directement au centre de santé par un
infirmier expérimenté. Les lames sont ensuite envoyées à Cayenne pour
relecture.
En l’absence de lecteur expérimenté, un Test de
Détermination Rapide (TDR) est réalisé. Le nom commercial de ce test est ITC®.

17- Goutte épaisse de plasmodium falciparum fortement
parasitée


18- Plasmodium falciparum 19- Gamétocyte de
plasmodium falciparum


20- Gamétocyte
de Plasmodium vivax 21- Rosace de
Plasmodium vivax
LE TRAITEMENT
Le traitement est différent suivant les espèces. Le
protocole suivi n’est pas encore strictement celui proposé par la 3ème
conférence de consensus sur le paludisme en Guyane qui a eu lieu à Cayenne en
octobre 2002 (voir annexe IV : Arbre décisionnel thérapeutique).
En effet, pour les amérindiens de la commune, il a été
constaté que :
1 - Les traitements longs ne sont pas suivis.
2 - La quinine étant mal supportée, elle n’est pas
prise.
3 - La prise de plusieurs médicaments : quinine,
doxycycline et paracétamol est difficile.
Pour ces raisons, dans le cas d’accès simple à Plasmodium
falciparum, l’association quinine plus doxycycline sur 7 jours, est
remplacée par l’halofantrine (Halfan®), 24 mg/kg répartie sur une journée en 3
prises, renouvelée à demi dose, une semaine après.
Pour les accès simples à Plasmodium vivax, la chloroquine
(Nivaquine®) est prescrite à 10 mg/kg pendant deux jours puis 5 mg/kg le 3ème
jour [13].
L’annexe V: Le traitement du paludisme à Camopi,
précise :
1 - Le traitement détaillé du Plasmodium
falciparum.
2 – Le cas particulier des patients ne venant pas
prendre leur deuxième dose d’Halfan®.
3 – Le traitement détaillé du Plasmodium vivax.
4 – Le protocole suivi lors des accès répétés à Plasmodium
vivax.
5 – Le cas particulier des Brésiliens.
5 –
Un projet de recherche.
LA LUTTE ANTIPALUDIQUE ET ANTIVECTORIELLE
Les actions de la lutte antipaludique et antivectorielle sont sous la responsabilité du Service Départemental de Désinfection (SDD) et de la Direction de la Solidarité et du Développement (DSDS). Les deux grands acteurs présents à Camopi sont la SDD et l’Institut Pasteur.
LE
SDD
Le responsable de la lutte antipalustre au sein du SDD est Mr Chantilly. Tous les trois mois, une équipe d’une dizaine de personnes viennent à Camopi pour une désinfection par pulvérisation antilarvaire et intradomiciliaire. Ils effectuent par ailleurs des prélèvements sanguins. A titre d’exemple lors de l’épidémie de paludisme, en juin 2004, la lutte s’est intensifiée. La pulvérisation intradomiciliaire a été plus systématique. Les prélèvements ont été effectués dans les différentes classes de l’école et dans les carbets. Sur 425 lames réalisées, 39 étaient positives à Plasmodium.
L’INSTITUT
PASTEUR
Officiellement, en collaboration avec le SDD, l’Institut Pasteur réalise un programme de recherche sur la lutte antipaludique prévu sur deux ans à Camopi. Le responsable du programme est le Dr Rabarisson.
Tous les mois, Romuald, technicien de l’Institut Pasteur et son équipe, capture des moustiques sur différents sites autour du bourg. Au cours de deux nuits de 18 à 6 heures, deux équipes de deux captureurs se relaient. Jambes nues, ils prélèvent les moustiques qui viennent les piquer à l’aide de petites éprouvettes ou par aspiration. Les moustiques sont classés par tranches horaires : ceci permet de déterminer le lieu et l’heure de présence des anophèles.
Le matin, les anophèles sont examinées à la loupe binoculaire, afin de déterminer leur espèce. Les anophèles présentes à Camopi sont :
1 - Pour le sous genre Nyssorhynchus,
les espèces : darlingi (pour la majeure partie), nuneztovari,
et oswaldoi
2 – Pour le sous genre Anopheles :
les espèces maculipes et mediopunctatus.
Par ailleurs, les ovaires sont disséqués ; ils seront examinés au microscope afin de préciser si les anophèles ont déjà pondu ou non. Une femelle qui n’a pas pondu est par définition non impaludée. A titre d’exemple en avril 2004, la parité nullipare/pondeuse était de 50 % et en mai de 74 %.
Enfin
un test de parasitémie est réalisé sur la tête et le thorax par une technique
ELISA. Sont testés deux anticorps dirigé contre Plasmodium vivax, un
contre Plasmodium falciparum et un contre Plasmodium malariae. Il
permettra de déterminer quelles anophèles sont porteuses du parasite et de
préciser l’espèce. Tous les résultats sont en cours d’interprétation.
Des missions ponctuelles avaient été réalisées en 1974 par l’institut Pasteur, sur la commune de Camopi. Nous n’avons malheureusement pas pu en prendre connaisance.
De plus, l’Institut Pasteur a la charge de tester la résistance parasitaire aux insecticides utilisés par le SDD. Les produits étudiés sont comme insecticide larvaire : le Bacillus Thuregensis et la deltaméthrine et comme insecticide adulte : le fenitrothion et le malathion. Les résultats sont catastrophiques avec 2 % de mortalité des anophèles avec les produits antilarvaires utilisés.
LES
MOUSTIQUAIRES
Du point de vue individuel, 95,6 % des indiens disent utiliser une moustiquaire chaque nuit [14]. Celles-ci peuvent être imprégnées d’antimoustique par la SDD, mais ce n’est que rarement le cas.
En soirée, aucune protection, vêtement ou répulsif, n’est utilisée contre les piqûres de moustiques.
En coton, les moustiquaires ont un rôle important dans le respect d’une certaine intimité.
LA RECRUDESCENCE ACTUELLE A PLASMODIUM
En plus de la fluctuation saisonnière constatée depuis
deux ans, les mois de juin et juillet 2004, ont été marqués par une nette augmentation
du nombre d’accès palustres. (Annexe III : suivi quantitatif du nombre
d’accès palustres). Sur 202 cas détectés, 23 accès sont du à Plasmodium
falciparum, 157 à Plasmodium vivax, 12 à des associations et 10 restent
indéterminés. Les porteurs de gamétocytes sont fréquents.
A noter une incidence exceptionnelle pour les patients
de Vila Brasil avec 46 cas notifiés en juin. Ce village comptant environ 250
habitants ; près d’1 habitant sur 5 était parasité. Un courrier réalisé
par nos soins à la demande de la population de Vila Brasil a entraîné la venue
de l’équipe sanitaire brésilienne. Elle a réalisé des dépistages, des
déparasitages et des désinfections pendant 10 jours. Ce travail interfrontalier
fort enrichissant devrait être poursuivi.
Ce fort taux de parasitémie chez les résidents de
Camopi, contraste avec le peu d’anophèles retrouvées sur le bourg.
S’agit-il d’une augmentation du nombre de
reviviscences en ce qui concerne Plasmodium vivax ou d’une forte
augmentation du nombre de nouveaux cas ? Cette recrudescence va-t-elle se
prolonger ? Une enquête est en cours afin d’étudier toutes ces données.
LA LEISHMANIOSE
A l’intérieur ou à la lisière de zones boisées,
la contamination de l’homme, par des leishmanies, fait de cette affection la
zoonose forestière majeure en Guyane Française [16].
De nombreux cas sont diagnostiqués et traités à
Camopi chaque mois. A titre d’exemple, au premier semestre 2004, 23 patients
ont bénéficié d’un traitement par iséthionate de pentamidine.
La leishmaniose est une parasitose transmise
par le phlébotome. Ce petit insecte velu de 2 à 3 mm, descend de la canopée
entre octobre et décembre, mais la piqûre peut avoir lieu pendant une autre
période de l’année si le phlébotome est dérangé (déforestation par exemple). Le
paresseux à deux doigts est le réservoir principal de la leishmaniose.
L’incubation est de trois semaines à plusieurs années.
Cinq espères sont présentes :
principalement Leishmania braziliensis
guyanensis, plus accessoirement Leishmania
mexicana amazonensis, Leishmania
braziliensis brasiliensis, Leishmania
naiffi et Leishmania lainsoni ; ces deux dernières étant de
découverte récente [13].
LA CLINIQUE
La clinique dépend de l’espèce
parasitaire en cause. L’épidémiologie de la leishmaniose cutanée en Guyane est
largement dominée par la présence quasi exclusive de Leishmania braziliensis
guyanensis (93 % des cas). Cliniquement elle est responsable d’une
ulcération non douloureuse à fond inflammatoire. Cette lésion est plus ou moins
croûteuse. Il peut exister des papules périphériques typiques ou un cordon
lymphangitique froid.
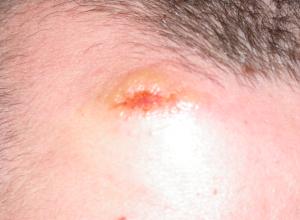
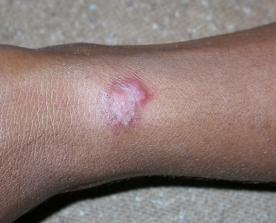
22- et 23- Ulcération indolore à bords nets infiltrés
chez un militaire et un amérindien.
La Leishmania mexicana amazonensis
est beaucoup plus rare. Elle débute souvent dans l’enfance et donne des
lésions nodulaires qui ne guérissent jamais spontanément.
LE DIAGNOSTIC
Le diagnostic se fait par un frottis
lu par un lecteur sur place. Il peut être complété par une biopsie. Les berges
de l’ulcère sont grattées et creusées avec un scalpel, en essayant d’aller
assez profondément tout en étant le plus exsangue possible. Deux prélèvements
sont réalisés en des points différents. Le tissu est fragmenté et étalé. (Voir
annexe VII et VIII : frottis et biopsie cutanée à la recherche de
leishmanies).
Au microscope, la leishmanie
apparaît sous la forme d’un ballon de rugby de 2 à 3 microns, avec à
l’intérieur un noyau et un kinétoplaste.


24- et 25- Formes amastigotes de Leishmanies avec leur
noyau et leur kinétoplaste
LE TRAITEMENT
Le traitement est à base
d’iséthionate de pentamidine (Pentacarinat®) en intra musculaire profonde pour
éviter le risque d’ulcération au point d’injection. Nous commençons par
réaliser un électrocardiogramme et un contrôle de la glycémie. L’injection
étant douloureuse, nous débutons par 2 ml de lidocaïne à 2 % sans adrénaline.
Le patient sera gardé allongé,
pendant 10 minutes, l’iséthionate de pentamidine pouvant entraîner des
vertiges, des troubles cardiaques. Par la suite pourront apparaître de la
fièvre, des frissons, des myalgies, des arthralgies, une toux coqueluchoïde et
de l’angoisse [17] [18] [19]. Actuellement devant la rupture de stock du
Pentacarinat® par manque de fabrication mondiale, un protocole par fluconazole
(Triflucan®) est proposé. Voir annexe IX : Le Triflucan® dans la
leishmaniose.
LE PROBLEME DES RESURGENCES
Les résurgences de leishmaniose
cutanée en Guyane Française constituent une situation non exceptionnelle. En
cas de persistance 1 mois ½ plus tard de la lésion nous proposons une deuxième
cure d’iséthionate de pentamidine.
En cas d’échec après deux cures, un
traitement complémentaire par injections locales de sels d’antimoine est
envisageable [20].
LA PREVENTION
Les moustiquaires classiques
laissent passer le phlébotome. Il faudra donc utiliser, surtout en forêt, une
moustiquaire à mailles fines. Celles utilisées par les amérindiens sont tout à
fait appropriées.
Nous conseillons aussi, le port de
manches longues et l’utilisation de répulsifs.
LA TOXOPLASMOSE
C’est un diagnostic auquel il faut penser. Les souches de Guyane sont très virulentes. Toxoplasma amazoniensis a un tropisme pulmonaire particulier. Cliniquement, elle apparaît comme une fièvre inexpliquée qui ne répond pas aux traitements symptomatiques. Dès lors, il faut évoquer le diagnostique de toxoplasmose aigue devant un syndrome infectieux sévère avec des manifestations viscérales et surtout pulmonaires [21]
A noter que la séroprévalence de la toxoplasmose chez les femmes enceintes en Guyane est en cours d’évaluation (Pr. Carme, Dr. Mathe, Dr. Djossou).
LES PARASITOSES INTESTINALES
Une étude réalisée en 2000, par le Pr. Carme, dans les
villages de Trois Sauts a permis de préciser le niveau du parasitisme
intestinal avec ses caractéristiques épidémiologiques au sein de la population
amérindienne [22] [23].
Le mode de vie des patients ne diffère que très peu
entre les villages autour de Camopi et ceux de Trois Sauts. Le fleuve est
utilisé pour la toilette et la défécation et l’ethnie est la même. Une étude
est proposée afin de préciser l’importance de la différence entre les deux
sites. En attendant sa réalisation, les résultats sur le parasitages digestifs
des amérindiens de Trois sauts semblent transposables à la population de Camopi.
1 – Forte prévalence de l’ankylostomose à Necator
americanus : environ 50 %, variant de 25 à 75 % selon les villages
mais avec une charge parasitaire modérées.
2 – Taux élevé de parasitisme par Entamoeba histolytica
et Entamoeba dispar (17 %) qui peut être rapproché de la forte
fréquence du motif « diarrhée sanglante » enregistré au dispensaire
et de la consommation élevée de nitro-5-imidazolés.
3 – Prévalence relativement élevée pour l’anguillulose
(16 %) ainsi que pour le téniasis à Hymenolepis nana et la giardiase.
4 – Taux plus faible pour l’ascaridiose et rareté de
la trichocéphalose.
5 – Absence d’œufs de schistosomes, de douves et de
taenia autre que Hymenolepis nana.
6 – Mise en évidence de conditions épidémiologiques
compatibles avec la survenue de capillariose hépatique (Voir ci-dessous).
LE DIAGNOSTIC
En pratique, il est demandé aux patients d’apporter des selles au centre de santé en cas de diarrhée. Une analyse parasitologique permet de préciser l’agent pathogène et ainsi de débuter le traitement. Il est difficile d’obtenir des selles chez les amérindiens, mais néanmoins voici ce que nous avons diagnostiqué par analyse microscopique au cours du premier trimestre 2004 : des amibiases, des ascaridiases, des teniases, des anguilluloses et des ankylostomoses.
LE TRAITEMENT
Pour les nématodes ovipares : oxyure, trichocéphale, ascaris, anguillulose et ankylostomose, nous utilisons l’albendazole (Zentel®). Pour les dosages et les modalités de traitement voir annexe X : l’albendazole (Zentel®)
Pour l’amibiase, le traitement classique se fait par nitro-imidazolés (Flagyl®) à la dose suivante : 1500 mg par jour chez l’adulte et 40 mg/kg par jour chez l’enfant, en trois prises pendant 7 à 10 jours.
LA CAPILLARIOSE HEPATIQUE
La capillariose hépatique est une parasitose sévère dont la contamination implique l’absorption d’œufs embryonnés avec des végétaux crus, de l’eau de boisson ou la géophagie. Elle est considérée comme rarissime. Sur les 138 selles examinées à Trois Sauts par l’équipe du Pr. carme en 2000, 8 étaient porteuses d’œufs en transit [22]. L’origine de l’infection serait le pakira ou « cochon bois ».
Sur l’ensemble du territoire guyanais, du fait de l’existence du cycle de Capillaria hepatica et du contact étroit entre l’homme et son milieu naturel, la capillariose est un diagnostic qu’il faut évoquer en cas d’hépatomégalie fébrile associé à une hyperéosinophilie [25].
LA MALADIE DE CHAGAS
La Maladie de Chagas est décrite en Guyane depuis 1939 [26] [27]. Entre 1939 et 1994, treize cas seulement ont été détectés [27]. Aucune nouvelle observation autochtone n’a été confirmée depuis ces derniers cas [28]. Un dépistage passif, sur l’ensemble de la Guyane Française de 1992 à 1998, a montré une séroprévalence globale de l’ordre de 0,5 % [13].
Le tropisme cardiaque de Trypanosoma cruzi est connu [27].
Aucun cas n’a été détecté à ce jour dans la commune de Camopi.
AUTRES PARASITOSES
Il n’existe pas de filariose lymphatique en Guyane Française [13], ni de douve hépatique, pulmonaire et intestinale (comme vu plus haut).
Il n’y a pas non plus de distomatose hépatobiliaire ni pulmonaire. Par contre, la présence de 2 échinococcoses tropicales a été récemment démontrée, chez des patients originaires du Surinam [24].
LES MALADIES BACTERIENNES
LA LEPRE
Depuis 8 ans en Guyane, environ 10 nouveaux cas de
lèpre sont dépistés par an. A la fin de l’année 2003, 20 patients étaient en
traitement dans le département.
A Camopi, un cas a été diagnostiqué cliniquement sur un brésilien de la Sikini, en mai 2004. Le patient s’était présenté avec des lésions des deux cuisses, sous forme de plaques avec un prurit, des troubles de la sensibilité évoluant depuis 3 mois et des troubles moteurs importants. Des photographies ont pu être adressées par la Télémédecine au service de dermatologie, qui a confirmé le diagnostic immédiatement. La biopsie, réalisée dans le centre de santé a mis en évidence une lèpre tuberculoïde Borderline typique.
La mise en route du traitement a été retardée par les difficultés d’acheminement du bilan biologie en G6PD. Enfin, après réception d’une commande exceptionnelle la rifampicine, le Lamprène®, la Disulone® et les corticoïdes ont pu être débutés.

26- Lésion
sous forme de plaque érythémateuse associé à des troubles de la sensibilité
Le correspondant du centre antihansenien est le Dr Marty (05 94 28 81 60).
LA TUBERCULOSE
Un seul cas de tuberculose a été décrit à Trois Sauts en 1992.
Actuellement, nous ne disposons pas de traitement sur site mais il peut être commandé en cas de besoin.
LA FIEVRE TYPHOIDE
La fièvre typhoïde est une toxi-infection généralisée à point de épart lymphatique mésentérique due à Salmonella typhi. De début insidieux avec apparition de malaise, de fièvre et de douleur, les symptômes ne sont pas spécifiques [29].
Devant toute suspicion de fièvre typhoïde le patient doit être évacué. Aucun diagnostic de certitude n’est possible sur Camopi. Sa déclaration est obligatoire.
LES MALADIES VIRALES
LA FIEVRE JAUNE
Nous sommes considérés comme étant dans une zone d’endémie. L’année 1998 a été marquée par la détection du premier cas de fièvre jaune autochtone depuis 1902, chez une amérindienne, habitant sur le Haut Maroni [30]. La vaccination contre la fièvre jaune est obligatoire. Le principal vecteur, Haemagogus janthinomus, a fait l’objet de nombreuses études [16].
Le centre de santé de Camopi est un centre agréé de
vaccination antiamarile. Pour plus de précision voir le chapitre : la vaccination.
LA DENGUE
A ce jour, aucune infection par le virus de la dengue n’a été diagnostiquée à Camopi. Aedes aegypti n’est pas présente.
Elle est par contre retrouvée sur le reste du territoire notamment à Saint Georges (Quatre heures de pirogue de Camopi en période des pluies)
Sur la Guyane, une épidémie a débuté en juillet 1991-1992. Un état d’endémie est atteint depuis fin 1992 [31]. La première campagne de pulvérisation se déroula en mai 1994 [32].
LA FIEVRE DE MAYARO
La fièvre de Mayaro est due à une arbovirose appartenant
au groupe A, responsable d’affections bénignes. Cliniquement, elle est proche
de la dengue avec, associée à la fièvre, des douleurs ostéo-articulaires, des
céphalées, un exanthème (rash) et un ictère [29] [33].
L’Institut Pasteur de Cayenne a isolé le virus de
Mayaro pour la première fois en 1997 [34]. En juillet 2004, un métropolitain
résidant à Camopi depuis 10 mois a présenté cette affection, confirmée sérologiquement.
Elle serait
responsable de nombreuses fièvres non étiquetées, avec une séroprévalence
supérieure à 30 % sur le Haut Oyapock. Le diagnostic ne serait pas fait du fait
de l’absence de demande sérologique [35].
LA RAGE
La rage en Guyane a pour réservoir
de virus, la chauve souris hématophage (vampires Desmodus rotundus). Le bétail
en est la principale victime [36].
La rage des chauves souris se transmet très difficilement à l’homme. Il faut tout de même y penser lors de gros délabrements.
En cas de morsure par chauves souris joindre
l’Institut Pasteur (05 94 28 72 60).
L’HEPATITE C
Un seul cas d’hépatite C est confirmé. Il s’agit d’une
patiente de Vila Brasil, porteuse à priori du virus avant son arrivée.
Lors du dépistage systématique au cours de la grossesse, de nombreux tests Deciscan® sont faussement positifs. Le test de confirmation souvent indéterminé au départ devient négatif lors du contrôle. Le suivi de ces patientes se fait en collaboration avec l’infectiologue, par dosage des transaminases qui doivent rester normales. L’idéal serait de réaliser une Polymerase Chain Reaction (PCR).
S’agit-il d’une spécificité génétique dans la
population amérindienne ?
LES RETROVIRUS : HIV, HTLV1, HTLV2
Il n’existe pas, actuellement de cas déclarés pour
l’infection par les rétrovirus à Camopi, mais les amérindiens constituent une
population fragile et à risque.
Avec un taux d’incidence du SIDA de 477 par million
d’habitants (contre 125 à Paris), la Guyane représente le département français
le plus touché par le VIH. [37].
Les amérindiens jusqu’alors assez isolés commencent à
se déplacer de plus en plus vers Saint Georges et Cayenne. Par ailleurs, le
risque d’épidémie est accentué par les échanges de partenaires lors des
cachiris.
En ce qui concerne la prévention, les distributions de
préservatifs ont un franc succès, mais il est difficile de savoir comment ils
sont utilisés.
Une autre population à risque est celle du milieu de
l’orpaillage. Mais aucun bilan ne peut être réalisé dans ces villages
clandestins.
LES NUISANCES
LE VER MACAQUE
Le ver macaque est la larve de la
mouche Dermatobia hominis.
Le contamination se fait par le
phénomène de phorésie : Dermatobia hominis pond sur une autre
mouche qui joue le rôle de transport passif en déposant la larve sur la peau.
Cette myiase se présente sous forme
d’une tuméfaction mobile, rouge et douloureuse pseudo furonculeuse d’où s’échappera
l’asticot responsable [38].

27- Ver macaque avec les ornementations
caractéristiques
Sa maturation dans la peau dure environ six semaines.
Le patient dit que « ça bouge » et voit le ver sortir respirer. Il
peut décrire un simple picotement ou une douleur intense.
Le traitement consiste en l’extraction manuelle de la
larve ou l’asphyxie larvaire par occlusion. Les amérindiens utilisent le tabac
[39]. Nous proposons de la Vaseline ou un « Opsite® » [40].
La prophylaxie est individuelle par hygiène
corporelle.
LA PUCE CHIQUE
Elle est due à la pénétration dans
l’épiderme de la femelle d’une puce nommée Tunga penetrans. Elle vit
dans le sol sableux sec autour des habitations et ou sur le sol des carbets [41].
La femelle fécondée se fixe par son rostre sur la peau d’un animal ou de l’homme (surtout au niveau des pieds). Elle s’enfonce en profondeur, grossit et pond ses oeufs [41].
En quatre ou cinq jours, apparaît au niveau du site de pénétration une lésion nodulaire de la taille d’un pois, centré par un point noir correspondant à l’orifice de ponte. Il peut exister une surinfection bactérienne. Eventuellement, le patient se plaint de prurit voire de douleur [42] [40].
Le traitement consiste à extraire aseptiquement la chique (en entier) sans la blesser avec une petite aiguille. Ce geste est réalisé très méthodiquement par l’agent de santé.
La prévention repose sur le port de chaussures [42].
LE POU D’AGOUTI
De la famille des Trombiculidae, ce minuscule acarien très fréquent à Camopi, se fixe à la peau et détermine un érythème très prurigineux [43].

27- Pou
d’agouti vu au microscope
Les larves sont accrochées à l’extrémité des feuillages et se laissent emporter par l’hôte de passage.
Il apparaît comme un « point rouge
fluorescent » sur une lésion maculo-papuleuse aux zones de striction
vestimentaire et au niveau des plis. Le prurit est violent, parfois insomniant.
Son extraction à l’aiguille ou à l’aide d’un ongle est
aisée. L’huile de Carapa est un bon moyen de prévention. Chacun donne ses
conseils : Ascabiol®, eau de javel et bien d’autres produits.Les
antihistaminiques ont une action très modérée. Une corticothérapie locale
faible peut être proposée.
Les lésions sont de moins en moins importantes à
chaque épisode ; il existe une désensibilisation progressive variable
suivant chaque individu.
Il n’existe pas de transmission de maladie connue par
le biais de la piqûre de ces acariens [40].
LA GALE
La gale est très fréquente chez les amérindiens. Ce
sont ses lésions très prurigineuses qui obligent le patient à consulter. Cette
affection due à Sarcoptes scabei est caractérisée par des papules
associées à des lésions linéaires pathognomoniques, très facilement
diagnostiquées par Christelle, l’agent
de santé.
Le benzoate de benzyle (Ascabiol®) est disponible au
centre de santé. Il est appliqué au pinceau après un lavage soigneux et garder
pendant 24 heures chez l’adulte et 12 heures chez la femme enceinte et les
enfant de moins de deux ans.
De façon plus simple, l’ivermectine (Stromectol®) peut
être utilisée en dose unique de 200 *g/kg avec de l’eau, à jeun et sans manger
pendant les deux heures suivantes. Le déparasitage du linge (normalement à 60°
soit impossible à Camopi) et le traitement de l’entourage doivent être
expliqués.

29- Papules prurigineuses
LA TIQUE
Fréquente, suite à une promenade en forêt, elle est en général retirée par le patient lui-même. Il ne faut pas oublier d’en retirer la tête.
Nous n’avons pas retrouvé d’étude entomologique sur une éventuelle transmission par les tiques de Guyane de germes infectieux (ricketsioses ou d’arboviroses).

30- Larve de tique vue au microscope
LA PAPILLONITE
La
papillonite est l’ensemble des symptômes dus à une envenimation par des
« fléchettes microscopiques» que les femelles de Hylesia urticans
appelées vulgairement « papillons cendres » disséminent sur leur
passage [43]. Elle n’est présente que sur le littoral où les palétuviers
servent de nourriture aux chenilles. A Camopi, nous pouvons en entendre parler
par les personnes ayant séjourné à Cayenne.
Elle se manifeste par un prurit assez souvent violent, associé à une éruption de micro papules sur fond d’érythème pendant 2 à 10 jours.
Le traitement vise à diluer et éliminer le venin en prenant des douches chaudes. Nous pouvons avoir recours aux corticoïdes locaux, aux antihistaminiques voire aux corticoïdes par voie générale [44].
LES BRULURES, LES MORSURES et LES TRAUMATISMES
LES BRULURES
Elles sont fréquentes, variables en étendue et en gravité.
A titre d’exemple, un enfant est en attente d’opération d’une cicatrice rétractile responsable d’une impotence fonctionnelle partielle de son membre supérieur gauche et l’infirmier de Trois Sauts a du être évacué, en juillet 2004, en urgence suite à une brûlure étendue.
Le traitement est le même qu’en métropole.
LES MORSURES DE GRAGE
Les serpents, sources de nombreuses
phobies, abondent en Guyane. Des dizaines d’espèces différentes vivent en forêt
guyanaise, le plupart inoffensives, d’autres mortelles, mais toutes craignent
l’homme. Les accidents se produisent lorsque le serpent se sent menacé ou que
par mégarde nous posons le pied ou la main dessus [45].
Le grage est de la famille des vipéridés.
Les espèces présentent en Guyane sont : Bothrops atrox, Bothrops
brazili, Bothrops bilineatus, Bothrops taeniarus, Lachesis muta, Crotalus
durissus.
Il
est bien connus et craint des amérindiens. Lors d’une morsure, son venin
provoque d’emblée une douleur pouvant varier de la simple sensation de piqûre à
celle d’une brûlure intense. Un œdème apparaît dans les premières minutes. Sa
rapidité d’extension est un signe de la gravité de l’envenimation. Le sang devient
rapidement incoagulable, avec un risque d’hémorragie. En quelques jours, une
nécrose parfois très étendue aggrave ce tableau clinique. Elle peut laisser,
d’autant plus que le traitement sera tardif, des séquelles telles que des
cicatrices disgracieuses, des amputations de segments de membre, des raideurs
articulaires. Dans de rares cas, un choc par chute de la tension artérielle
peut aboutir à un décès rapide [45].


31 et 32- Deux traces punctiformes séparé de ½ à 1 cm,
laissées par les crochets
A titre d’exemple, 5 patients se
sont présentés au centre de santé de Camopi suite à une morsure par grage au
cours du premier semestre 2004. Ils ont été gardés en simple surveillance
quelques heures, sauf un qui après passage en réanimation, a été hospitalisé 2
mois pour des pansements journaliers.
La gravité étant très variable, la
prise en charge est fondée sur le suivi du protocole décrit en annexe XI :
conduite à tenir en cas de morsure de grage, qui détermine les conditions de
transfert en SAMU.
LES TRAUMATISMES
Fréquents à Camopi, ils sont liés aux chutes, aux accidents domestiques ou de pirogues, voire aux bagarres.
Les fractures sont traitées à Cayenne, aucun appareil radiologique n’étant disponible au centre de santé.
Nous recevons parfois des patients présentant des plaies par balles. Une évacuation sanitaire est alors organisée. Nous déterminons s’il s’agit d’une plaie par balles ou par plomb, en préciser le calibre, et éventuellement, nous réalisons une exploration. En attendant l’arrivée du SAMU, nous assurons la surveillance des constantes vitales et la pose d’au moins une voix veineuse. Il faut également vérifier la vaccination antitétanique, débuter un traitement antalgique et une antibiothérapie par amoxicilline et acide clavulinique (Augmentin®) : 1 gramme 3 fois par jour.
LES SOINS DOULOUREUX CHEZ L’ENFANT
Avant de réaliser un soin douloureux chez l’enfant, le sirop de morphine peut être préparé en diluant une ampoule de morphine dans du glucosé 5 %. La dose administrée est de 0,2 mg/kg. L’effet est obtenu 1 heure après l’ingestion per os. Le sirop doit être utilisé dans les 6 heures après sa préparation.
LES DIARRHEES
Les diarrhées représentent environ 15 % des motifs de consultation. Nous distinguons classiquement, les diarrhées simples des dysenteries. Elles peuvent être dues à une infection virale, bactérienne ou parasitaire. Ces dernières ont été décrites dans le chapitre parasitoses intestinales. La clinique permet une approche du diagnostic étiologique (voir annexe XIII : Diagnostic étiologique de la diarrhée).
LA DIARRHEE SIMPLE ET SON
TRAITEMENT
90 % des diarrhées sont simples, c’est à dire sans
fièvre, ni perte de poids importante, ni douleur abdominale franche. (Les
douleurs calmées par l’émission de selles n’étant pas un signe de gravité).
Le traitement est symptomatique. L’importance de
l’hydratation est rappelée lors de la consultation et la liste des aliments antidiarrhéiques,
disponibles à Camopi (voir annexe XII : aliments et diarrhée) est donnée
en précisant aux patients les nuisances de l’eau de la rivière et
l’inefficacité des bonbons.
Une Solution de Réhydratation Oral et un sachet de Smecta®
sont dilués dans 200 ml d’eau. Ce mélange appelé « cachiri hôpital » par
le Dr Bruno VION (en poste pendant 6 ans) est très bien accepté.
Il faut éviter aussi la prise de maripa et de patates
douces.
En général, les diarrhées sont bactériennes ou virales
et sont rapidement calmées.
LES EXAMENS COMPLEMENTAIRES
Après 24 à 48 heures de traitement symptomatique
inefficace ou apparition de fièvre ou de franches douleurs abdominales, une
parasitologie des selles, peut être réalisée lorsque les patients ramènent des
selles fraîches.
Exceptionnellement, des selles peuvent être envoyées à
Cayenne pour coproculture lors du passage d’un avion.
Si le prélèvement est négatif à plusieurs reprises, et
que les diarrhées persistent, un déparasitage sans preuve diagnostique peut
être réalisé.
Proportionnellement par rapport au nombre de diarrhée, les cas de déshydratation sont rares. Les amérindiennes mettent très facilement leurs enfants au sein.
Au cours du 1er trimestre 2004, 2 enfants ont été hospitalisés suite à une cassure importante de la courbe du poids.
LA DERMATOLOGIE
L’ECZEMATIDE SUR TERRAIN ATOPIQUE
Cette affection fréquente à Camopi se présente sous l’aspect de plaques de dépigmentation.
Le diagnostic différentiel est le Pityriasis
versicolor. Mais l’histoire clinique, l’absence de squame et l’atteinte
familiale permettent de les différencier.
Cette affection est récente chez les amérindiens. Auparavant, l’utilisation plus fréquente de roucou (plante dont les indiens s’enduisent le corps et qui lui donnent une couleur rouge) permettait une hydratation continue de la peau, et ainsi limitait l’apparition des plaques.
LES MYCOSES SUPERFICIELLES
Favorisées par le climat chaud et humide qui règne, ces affections bénignes sont fréquentes. Nous les retrouvons sous différentes formes : les candidoses cutanées, inguinales ou des muqueuses (muguet et vulvo-vaginite), le Pityriasis versicolor, des dermatophytoses des grands et petits plis.


33- Scytallidium 34- candidose pustuleuse
A noter l’absence de teignes sur Camopi, alors qu’elles sont présentes en Guyane [44].
LA BOURBOUILLE
Encore appelée « miliaire sudorale », cette affection est très courante.
Cette dermatose bénigne se manifeste par un érythème diffus, de petits boutons associés à des démangeaisons, localisés souvent au niveau des plis et des zones de transpiration importante. L’éruption papulo-vésiculaire est secondaire à la rétention sudorale par occlusion suite à la macération. Cette intolérance cutanée, observée fréquemment sous un climat tropical, est due à l’action conjuguée d’une chaleur et d’une humidité excessives. Elle touche, les adultes, les enfants et même les nouveaux nés. Le cou, les aisselles et le thorax sont les zones le plus souvent atteintes. En cas de grattage intensif, cette affection, à l’origine bénigne peut se surinfecter.
Le traitement de la bourbouille repose essentiellement sur une toilette soigneuse avec un savon antiseptique [46].
LES LARVA MIGRANS
La larva migrans cutanée est due à la migration erratique sous l’épiderme humain de larves d’ankylostomes du chien ou du chat. Il s’agit d’une impasse parasitaire [40] [47].
Elles sont rares à Camopi. Un cas a été diagnostiqué chez un légionnaire en avril 2004.

35- Larva migrans chez un légionnaire
rentrant de forêt
LES PLAIES ET PIQURES INFECTEES
Les plaies et piqûres infectées succèdent très souvent à de simples piqûres d’insectes prurigineuses ou de petites coupures. L’impétigo, notamment chez l’enfant, les ecthymas, les érysipèles, les folliculites, les furoncles et les abcès sont fréquents.
L’OPHTALMOLOGIE
Les problèmes ophtalmologiques sont de fréquences variables puisqu’elles représentaient 40 % des motifs de consultation en 2003 contre moins de 5 % en 2002 et le premier semestre 2004.
L’Association pour le Développement de l’Ophtalmologie en Guyane (ADOG) réalise une visite une fois par an.
Il y a toujours beaucoup de patients pour cette consultation spécialisée. Cette année 2004, il y a eu une nette diminution des pathologies ophtalmologiques, avec essentiellement des conjonctivites et quelques ptérygions.
LA CONJONCTIVITE
Les conjonctivites sévissent de façon endémo-épidémique. Le rôle des eaux polluées de la rivière est déterminant. De janvier à mars 2004, 29 patients ont consulté pour ce diagnostic.
Le patient se plaint de gène, de prurit ou même de douleur de l’œil. Dès lors le diagnostic est simple : Il existe une hyperhémie avec une sécrétion mucopurulente abondante.
Le traitement antibiotique local suffit.


3
36- Conjonctivite purulente bilatérale.
LE PTERYGION
Le ptérygion est un envahissement de la cornée par un voile vasculaire provenant de la conjonctive de l’angle de l’œil. Bien que d’étiologie exacte inconnue, les ophtalmologistes considèrent qu’il s’agit d’une réponse à une irritation cornéo-conjonctivale chronique [29]. A Camopi il est très fréquemment d’allure familiale.
En cas de poussée inflammatoire, un traitement local est prescrit : anti-inflammatoires stéroïdiens ou non stéroïdiens, antibiothérapie.
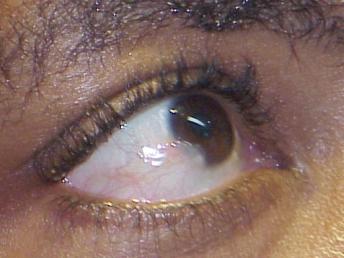

37-
Pterygion
Le traitement chirurgical a été proposé à plusieurs patients. Malheureusement, les chirurgiens du Centre Hospitalier de Cayenne, ne réalisent plus ce geste, faute de temps.
Des opérations en cliniques privées sont toutes refusées pour des raisons financières.
LES AUTRES PATHOLOGIES OPHTALMOLOGIQUES
De nombreux patients sont en attente de verres correcteurs. Ceux – ci ont été promis il y a 1 ou 2 ans. Il n’y a pas eu de suite pour l’instant.
Par ailleurs, deux patients sont suivis pour une toxoplasmose ophtalmique dont une toujours active.
Il y a beaucoup d’autres problèmes ophtalmologiques à Camopi, rares, nous ne les énumérons pas.
LES PATHOLOGIES BUCCODENTAIRES
Devant l’absence de matériel et de local identifié, le
dentiste n’a pas pu consulter pendant 2 ans, d’où le mauvais état
bucco-dentaire actuel de la population. Dorénavant le dentiste vient tous les 3
mois pour une mission d’une semaine.
La consommation de sucres rapides et le peu d’hygiène
bucco-dentaire participent aussi à l’importance de la pathologie [48]. Ce
problème est beaucoup moins fréquent à Trois Sauts où les Wayampis utilisent
très fréquemment la brosse à dents. La campagne de sensibilisation de 2002
c’est révélée très efficace.
En l’absence du dentiste, les traitements sont
uniquement symptomatiques. Les douleurs sont traitées par antalgique et les
abcès par antibiotique (amoxicilline et acide clavulinique). Une dent de lait
peut être extraite par un médecin expérimenté à réaliser des anesthésies
locales des muqueuses.
Pour plus de détails sur les pathologies rencontrées
et les traitements conseillés, voir annexe XIV : Les pathologies et les
traitements des problèmes gingivo-dentaires.
LES PATIENTS NECESSITANT UNE SURVEILLANCE
Lors de mon séjour, nous avons établi avec le Dr Isabelle Coux, une liste de patients présentant des pathologies nécessitant une surveillance, afin de faciliter leur suivi par les médecins successifs.
Cette liste est située sur l’ordinateur à la fenêtre « patients à surveiller ». Une copie papier est rangée sur le bureau médical. Cette liste comprend le numéro du dossier, le nom et prénom du patient ainsi qu’un très bref descriptif du problème. Le reste des informations, est précisé dans le dossier médical, marqué par une étiquette jaune.
Cette liste est remise à jour régulièrement.
LE DESCRIPTIF DES PATHOLOGIES SUIVIES
Nous décrivons ici sous forme de listing, les différentes pathologies rencontrées. Ceci permettra au médecin d’avoir un aperçu des différents patients qu’il sera amené à revoir.
En juillet
2004, de nombreux patients sont suivis régulièrement :
Tout d’abord, les nouveaux nés, sont pesés une fois par semaine. Il reçoivent alors une dose de Vitamine K. Par ailleurs, 13 enfants sont suivis pour retard staturo-pondéral ; deux d’entre eux présentant un retard d’acquisition de la marche.
Les patientes sous contraception orale, bénéficient d’un frottis cervico-vaginal. Pour quatre d’entre elles, les résultats étaient suspects : cellules de métaplasies malpighiennes, cellules atypiques ou lésion épithéliale de bas grade avec condylome. Un nouvel examen est nécessaire dont la date approximative conseillée est précisée sur la liste.
Six patients sont suivis pour toxoplasmose : une mère et son enfant, une autre ayant présenté une séroconversion au cours de sa grossesse, un patient ayant une séroconversion très positive qui doit être contrôlé, enfin 2 patients présentant une choriorétinite dont une toujours active, très difficile à traiter (le traitement lourd et long n’étant pas suivi par le patient). L’ophtalmologiste pratique un fond d’œil à chaque consultation avancée.
Cinq patients sont handicapés moteurs ou psychomoteurs dont une patiente diplégique suite à un accident vasculaire cérébral lors d’un accouchement et un patient tétraplégique suite à la chute d’un palmier. Il s’agit actuellement de problèmes plus sociaux que médicaux. Une visite mensuelle leur est consacrée.
Quatre patients sont suivis pour des polyarthrites, dont un ayant un rhumatisme psoriasique et une, une polyarthrite rhumatoïde. Ces deux patients sont sous Méthotrexate® avec un bilan bimestriel. Pour les deux autres le diagnostic reste à préciser. Le Dr Djossou accepte de suivre les problèmes rhumatologiques en plus des maladies infectieuses.
Quatre patients splénectomisés pour des raisons diverses : splénomégalie tropicale, hématome sous capsulaire et splénectomie en urgence, sont suivis dans un cadre préventif avec:
- Une vaccination antipneumococcique par Pneumo 23®. doit être réalisée et renouvelée tous les 5 ans.
- Une vaccination antityphoïdeVi en une injection à renouveler au bout de 3 ans.
- Au moindre doute, une antibiothérapie par Clamoxyl® sera prescrite.
Les sérologies de l’hépatite C de trois patientes sont indéterminées. Un contrôle doit être effectué (Voir chapitre : hépatite C). Par ailleurs une patiente présente une hépatite C confirmée et une autre une hépatite d’origine indéterminée.
Trois patients viennent chercher mensuellement leur traitement antiépileptique.
Enfin, une patiente reçoit une chimiothérapie une fois par mois à Cayenne pour un cancer du col et un lymphome de l’intestin grêle. De nombreuses explications sont nécessaires à chaque hospitalisation.
Un cancer de la langue est diagnostiqué chez un autre patient.
Une enfant est suivie pour insuffisance thyroïdienne et deux autres pour cardiopathie congénitale.
Parmi ces patients certains bénéficient d’une commande
une fois par mois à la pharmacie JANSEN à Saint Georges. Pour la commande, voir
le chapitre : la pharmacie.
LA PROTECTION
MATERNELLE ET INFANTILE
Depuis 2002, le département des centres de santé a en charge la Protection Maternelle et Infantile (PMI) dans les communes de l’intérieure. Dès lors, la prévention fait partie intégrale de l’activité du centre de santé.
Il y a eu en 2002, a Camopi, un grand problème de santé publique avec le décès de 4 nourrissons des suites de la coqueluche.
Dès lors toute l’équipe médicale s’attache, tout particulièrement, à assurer le rattrapage vaccinal.
LA VACCINATION
Le médecin du centre de santé est responsable de la vaccination des patients de la commune de Camopi. Les vaccinations sont mises à jour par les infirmiers au Centre de santé lors des consultations quotidiennes et lors de journées spécifiques. Par ailleurs, elles sont réalisées dans les différentes classes de l’école environ une fois par mois.
Au premier trimestre 2004, plus de 400 personnes ont
été vaccinées.
Les vaccinations se font suivant le protocole
français. Les médecins trouveront si dessous le rappel des principales
dispositions pratiques qui ont été discutées avec le Dr Félix Djossou
(responsable du département des centres de santé et médecin infectiologue) et
le Dr Anke Bourgeois (titulaire d’un diplôme universitaire de vaccinologie).
RAPPEL DU PROTOCOLE
BCG
Entre 1 mois et 1 an : une injection peut être
réalisée sans IntraDermoRéaction (IDR) préalable. Elle sera d’une demi dose
soit 0,05 ml.
Après un an, l’injection est réalisée le jour de la
lecture de l’IDR, si l’induration palpable au troisième jour est inférieure à 5
mm.
Après une dose de BCG, le patient
est considéré comme vacciné à vie.
Après un résultat d’IDR positif, le patient est
considéré comme vacciné à vie.
(Une induration supérieure à 15 mm, est considérée comme
une suspicion de tuberculose infection.).
PENTACOQ : diphtérie, tétanos, poliomyélite, coqueluche,
haemophilus influenza b
PENTACOQ® : 1ère injection à 2 mois
2ème injection 1 mois plus tard soit à 3 mois
3ème injection 2 mois plus tard soit à 4 mois
Rappel un an plus tard soit à 16 mois
DTPOLIO® à 6 ans
TETRAVAC® à 11 ans
DTPOLIO® à 16 ans
DTPOLIO® à 21 ans
Puis TPOLIO® tous les 10 ans.
Sur
la commune, de nombreux rattrapages sont nécessaires. Les vaccinations sont
réalisées en respectant l’intervalle de 1 mois entre les injections. On
réalisera autant d’injections que le patient a de retard pour son âge.
Nous prévenons la fièvre en donnant un suppositoire et
deux sachets de paracétamol, chez les jeunes enfants.
ROR : rougeole, oreillons, rubéole
1ère
injection à partir de 12 mois
2ème
injection entre 3 et 6 ans.
Il est conseillé
d’attendre un minimum de 1 an entre les deux injections. Mais si il s’agit d’un
patient risquant de ne plus se présenter au centre de santé, ce délai peut être
raccourci à 2 mois.
Nous prévenons la fièvre en donnant un suppositoire et
deux sachets de paracétamol.
GENHEVAC B : hépatite B
1ère
injection à partir de 2 mois
2ème
injection 1 mois plus tard soit à 3 mois
3ème
injection 6 mois plus tard soit à 9 mois.
L’intervalle minimum de 1 mois entre la 1ère
et la 2ème injection, ainsi que celui de 5 mois entre la 2ème
et la 3ème injection doit
être respecté. Par contre, si ces intervalles sont supérieurs à ceux indiqués,
ce n’est pas gênant. Suite à 3 injections, le patient ayant moins de 25 ans sera protégé à vie.
STAMARIL : fièvre jaune
1ère
injection à partir de 1 an
Rappel
tous les 10 ans.
Ce
vaccin est contre-indiqué chez la femme enceinte.
Il
faut prévenir le patient qu’une fièvre peut apparaître entre le 4ème
et 7ème jour.
TYPHIM VI : Typhoïde
Vaccination réalisée chez les métropolitains demandeurs et les patients splénectomisés.
1
injection à renouveler 3 ans plus tard.
PNEUMO 23
Une injection est réalisée chez les
patients splénectomisés.
REALISATION DE PLUSIEURS VACCINS
LE MEME JOUR
Deux vaccins peuvent être réalisés le même jour, à
condition qu’il ne s’agisse pas de vaccins vivants.
RAPPEL : les vaccins vivants disponibles à
Camopi, sont les vaccins des oreillons, de la rougeole, de la rubéole
(ROR®) et de la fièvre jaune (Stamaril®).
LES JOURNEES DE VACCINATION
Le
calendrier vaccinal est mis à jour à chaque consultation, en l’absence de
fièvre.
Par ailleurs, chaque mois, deux journées de vaccination
ont lieu dans la même semaine. Ceci permet la réalisation des IDR le premier
jour et sa lecture trois jours plus tard avec éventuellement une injection de
BCG.
Des
journées de vaccination sont aussi proposées à l’école classe par classe.
Les amérindiens sont conscients de l’importance de la
vaccination et nous ne sommes que très rarement confrontés à une réticence.
LA GROSSESSE
La fécondité est très élevée sur la commune. En
moyenne, une trentaine de femmes sont suivies pour une grossesse en cours.
Les femmes présentent souvent des grossesses répétées,
responsables d’asthénie et de carence martiale.
De plus, les mères de moins de 15 ans ne sont pas
rares. Ceci pose le problème des grossesses des mineures, qui d’après la
législation française, doivent être signalées au procureur de la république.
Il s’agit d’une question culturelle simplement évoquée,
à laquelle s’ajoute un problème médical, puisqu’il s’agit de mères en pleine
période de croissance.
Nous tentons par des rencontres avec des élèves de
l’école et la promotion de la contraception, de limiter les grossesses chez les
jeunes femmes avant 18 ans.
La déclaration et le suivi de la grossesse respectent dans
la mesure du possible les recommandations gynécologiques.
LA PREMIERE CONSULTATION
Le diagnostic de grossesse est simple : le plus
souvent les femmes viennent sachant déjà qu’elles sont enceintes. En cas de
doute un test urinaire peut être pratiqué.
La plupart des femmes consulte au centre de santé au
cours du premier trimestre puis régulièrement pour leur suivi. Une matinée leur
est réservée le mardi.
Lors de cette consultation, un carnet de santé de maternité
est établi. L’examen clinique initial est réalisé et le premier bilan
biologique est prescrit (voir annexe XV : bilans biologiques réalisés au
cours de la grossesse).
La grande difficulté est la détermination du terme, la
date des dernières règles étant souvent imprécise. Le tableau en annexe XVI:
hauteur utérine suivant le terme, peut être très utile.
LE SUIVI DE GROSSESSE
Tous les mois, les femmes viennent consulter pour le
suivi de leur grossesse. Le carnet de santé est complété.
Il est possible de réaliser une prise de sang mensuel
(toxoplasmose/rubéole).
Les échographies sont pratiquées par le gynécologue
lors de consultations avancées. Celles–ci rares jusqu’en janvier 2004 semblent
se régularisées tous les deux mois.
L’ACCOUCHEMENT
La
fréquence des accouchements, variable d’un mois sur l’autre, reste élevée.
Environ une dizaine de femmes de Camopi accouchent par trimestre.
Dès lors que le terme a bien
été calculé et que la femme est d’accord, les accouchements ont lieu à Cayenne.
L’ACCOUCHEMENT A CAYENNE
A partir de la 37ème semaine d’aménorrhée les
femmes sont dirigées vers le Centre Hospitalier « Andrée Rosemon ».
Il faut beaucoup insister sur l’importance du départ.
Il est souvent nécessaire de reprendre contact avec la patiente la veille pour
s’assurer qu’elle sera présente au départ de l’avion. Les amérindiens vivent au
jour le jour. Leur notion du temps est différente de la nôtre. Par ailleurs, un
autre impératif (expédition, cachiri) a pu faire changer d’avis la patiente.
Ces départs vers Cayenne demandent beaucoup
d’organisation ; il faut tout d’abord, déterminer le terme, prévenir la
patiente et la persuader de l’importance de l’accouchement en milieu
hospitalier, puis, prévoir une place pour elle dans l’avion organisé une fois
par mois, prévenir le bloc obstétrical et le Service d’Assistance Médicale
d’Urgence (SAMU) de son arrivée, enfin,
faire un courrier récapitulatif. La patiente partira munie de son carnet de
santé maternité, d’une lettre et de sa carte de groupe sanguin. (Son dossier
médical et ses résultats sont conservés au centre de santé de Camopi).
L’ACCOUCHEMENT A CAMOPI
Nous tentons, d’éviter les accouchements à Camopi car ceux –ci ont parfois lieu dans la pirogue ou le carbet à même le sol sans assistance médicale. Depuis deux ans le nombre d’accouchement à domicile a nettement diminué. Les femmes acceptent de plus en plus d’aller accoucher à Cayenne. En 2002, il y a eu 28 accouchements à Camopi, en 2003, 15 et au premier semestre 2004, seulement 6.
Afin de faciliter le travail du médecin généraliste en poste, nous avons confectionné une trousse d’accouchement.
La délivrance est naturelle. Le placenta est enterré ou jeté.
Les soins du bébé sont réalisés. En général, le prénom
français est donné plus ou moins rapidement, en évitant un prénom déjà utilisé.
Le prénom indien est choisi plus tard en fonction des particularités physiques
ou du caractère de l’enfant.
Le test de Guthrie est réalisé entre le 3ème
et le 7ème jour. (Voir annexe XVII : test de Guthrie).
LE SUIVI DES NOURRISSONS ET DES ENFANTS
Dans cette population au fort taux
de natalité et connaissant une prévalence importante des maladies infectieuses
chez l’enfants (parasitoses intestinales, paludisme), le suivi régulier des nourrissons
et des enfants améliore considérablement le niveau de santé.
LE SUIVI REGULIER
Le suivi des nourrissons se fait
tous les mercredis avec prise du poids et des mensurations. Quelques enfants
sont suivis tous particulièrement car ils présentent un retard de croissance
staturo-pondéral. Ils étaient au nombre de 13 en juillet 2004.
La vérification des vaccinations est
systématique et les compléments par vitamine D3 et K1 sont donnés selon le
protocole suivant.
LES COMPLEMENTS
L’allaitement, qu’il soit naturel ou artificiel, suffit à répondre à tous les besoins de l’enfant pendant les six premiers mois de vie, sauf en ce qui concerne la vitamine D et, pour l’allaitement maternelle uniquement, la vitamine K1 [37].
VITAMINE K 1
Une fois par semaine, deux millilitres de vitamine K1
sont donnés aux enfants qui sont en allaitement maternel exclusif (en général
jusqu’à 6 mois).
VITAMINE D3
Le complément
de vitamine D se fait à base d’Auxergyl D3®.
La posologie
recommandée est de :
1/2 ampoule (soit 100 000 UI), tous les 6 mois jusqu’à 18 mois.
Puis, 1 ampoule (soit 200 000 UI) tous les ans.
Mais la pharmacie semble ne plus vouloir nous fournir de l’Auxergyl D3®.
LE PLANNING FAMILIAL
Il est difficile d’entrer dans une
discussion sur les relations intimes entre homme et femme. Les indiens sont
très discrets sur ce sujet ; la pudeur et la timidité ne leur permettent
pas de parler de leurs sentiments, même lors d’une consultation médicale.
Ce chapitre reste donc très
professionnel avec une description simple des méthodes de contraception.
LES MOYENS DE CONTRACEPTION
LA CONTRACEPTION ORALE
Les oestro-progestatifs sont proposés dès les
premières règles, les grossesses avant 15 ans n’étant pas exceptionnelles.
Plusieurs types de pilules sont à notre
disposition : Moneva®, Adepal®, Stédiril®, Trinordiol® et pour les femmes
qui allaitent, le Microval®.
Cette contraception est en général bien acceptée et
bien utilisée. Un frottis cervico-vaginal et un bilan biologique (cholestérol
total, triglycéride et glycémie à jeun) sont réalisés tous les trois ans.
L’IMPLANON®
Rarement disponible sur le centre de
santé de Camopi, l’obtention de l’Implanon® se heurte à des problèmes de
commande. Une solution est en cours d’évaluation avec l’assistant social et la
coordinatrice médicale responsables de l’Oyapock. Ce contraceptif peut être
acheté nominativement par une pharmacie privée de Cayenne ou de Saint Georges.
Il peut être proposé aux femmes qui
ont tendance à oublier la pilule. La contre indication de l’allaitement et les
effets indésirables comme la prise de poids peuvent être un obstacle à son
utilisation.
LE STERILET
Souvent mal accepté par les
amérindiennes, il est disponible mais peu utilisé.
LE PRESERVATIF
La distribution gratuite et large des préservatifs a un franc succès. Une évaluation de son utilisation devrait être tout de même réalisée
L’INTERRUPTION VOLONTAIRE DE GROSSESSE
Les demandes d’Interruptions Volontaires de Grossesse (IVG) sont assez rares mais non exceptionnelles.
La plupart du temps, après avoir reçu une explication sur les modalités administratives et médicales, ainsi que sur les contraintes de transports et de durée de séjour sur Cayenne, les femmes choisissent de mener leur grossesse à terme.
Toutefois en 2004, après 5 mois sans demande d’IVG, deux patientes ont réalisé ce geste entre juillet et août.
En pratique il faut joindre Mme Sylvie Favre au planning familial du CHAR poste 5462 de 8 H 00 à 12 H 00, tous les jours de la semaine sauf le mercredi.
Il est très difficile d’obtenir une place dans les délais imposés (avant 12 semaines d’aménorrhée). Seulement 2 chirurgiens acceptent de réaliser ce geste sur Cayenne, Il y a plus de demandes que de places. A cela s’ajoute pour les patientes de Camopi, les problèmes de transport et d’ébergement à Cayenne.
Du point de vue administratif, il faut prévoir :
Une pièce d’identité.
Une lettre du médecin.
Une échographie réalisée au centre de santé ou à l’hôpital. Cet examen est à négocier à l’avance.
Une place d’hospitalisation.
LA PHARMACIE
La gestion et la commande de la pharmacie sont sous la
responsabilité du médecin. Suivant
le produit demandé, la demande est faite à différente pharmacie : la
pharmacie centrale de Cayenne, celle de Saint Georges, et celle de la
Protection Maternelle et Infantile.
LA PHARMACIE DU CENTRE DE SANTE DE CAMOPI
La pharmacie est bien achalandée.
Le rangement des médicaments est facilité par de nombreuses étagères ce qui permet une bonne organisation. Malheureusement la pièce réservée à cet effet ne présente que de très faibles sources de lumière et surtout de fraîcheur. L’installation de la climatisation est envisagée en même temps que l’agrandissement du centre de santé.
Un réfrigérateur à gaz permet la conservation des vaccins malgré, les fréquentes interruptions d’électricité.
La commande est compliquée par la multiplication des
fournisseurs et les difficultés d’acheminement.
LA PHARMACIE DU CENTRE HOSPITALIER DE CAYENNE
Pour tous renseignements, nous pouvons joindre le chef
de service Dr Lewest, et surtout madame le Dr Grand George, correspondante pour
les centres de santé au 05 94 39 50 95.
Les commandes sont préparées par Mme Sonia Lancham et
Mme Antoinette, préparatrices pour le centre de santé de Camopi.
Lors de la commande des médicaments, il suffit de
préciser le stock restant dans la pharmacie de Camopi et grâce à la dotation en
conclure le nombre de comprimés à commander. La commande est envoyée par
l’intermédiaire du département des centres de santé à la pharmacie de Cayenne
entre le 15 et le 30 de chaque mois.
Pour les stupéfiants, le carnet de consommation est rempli à chaque utilisation comme dans tous les centres distributeurs. Le stock comprend 20 ampoules de morphine dosées à 10 mg dont 5 sont confiées à l’infirmier de Trois Sauts. Il possède son propre carnet de consommation, mais la commande est réalisée par le médecin de Camopi.
Celle-ci est envoyée directement au Dr Lewest avec les ampoules vides correspondantes.
LA PHARMACIE DE SAINT GEORGES
La Pharmacie de l’Oyapock
est une pharmacie privée. Elle nous fournit certains traitements dont ceux pour
les patients à 100 %. Pour tout renseignement nous joignons monsieur Jansen au
05 94 37 09 51.
Une fois par mois, les
ordonnances sont faxées au département des centres de santé. La secrétaire se
charge de les transmettre à la pharmacie (notre fax ne fonctionnant qu’en
communication avec le département des centres de santé). Les médicaments arrivent
par la pirogue suivante.
LA PHARMACIE LIEE AUX ACTIVITES DE LA PMI
Pour les renseignements, joindre Mme Casca à la
pharmacie départementale au 05 94 31 03 33.
Pour les vaccins, les tests de grossesse et le
matériel pour les frottis, la commande est faxée au département des centres de
santé qui la transmet au laboratoire départemental (téléphone : 05 94 28
93 20 ; fax : 05 94 31 87 05).
Pour les pilules, les dispositifs intra utérins, les
carnets de santé et les carnets de maternité, la commande est faxée au
département des centres de santé qui le transmet à la PMI Départementale. Pour
faciliter la commande des feuilles préimprimées sont à disposition.
LA MEDECINE TRADITIONNELLE
La médecine traditionnelle est très présente dans la
vie amérindienne. Nous la retrouvons à travers la phytothérapie et le
chamanisme.
D’après l’étude de Julien Lecat [15], seulement 22,9 % des patients consultent uniquement au centre de santé. Les autres 77,1 % y associent un traitement par les plantes ou une visite au chaman.
Pour les amérindiens, toute maladie, grave ou bénigne, n’est qu’un symptôme, Le vrai mal est l’intention malveillante d’un esprit. Le chaman communique avec ce dernier afin de l’apaiser [39].
LE CHAMANISME
Aux villages de Trois Sauts, les deux chamans ont une
influence importante sur la population [49]. L’infirmier travaille en parallèle
avec eux. Ces derniers soignent les esprits et l’infirmier le corps. Les
patients les consultent l’un après l’autre.
A Camopi, en cas de maladie, les amérindiens peuvent avoir recours à trois chamans. Ceux-ci ont moins d’influence que dans les villages de Trois Sauts. Les patients les consultent régulièrement sans que cela empêche le suivi de nos prescriptions.
L’importance du chamanisme semble se perdre petit à petit.
LA PHYTOTHERAPIE
Le chaman vise à connaître le pourquoi et par qui la personne a reçu la maladie, la phytothérapie à réduire voire faire disparaître les symptômes.
La pharmacopée traditionnelle est très variée [50].
Elle est particulièrement documentée chez les Wayampis suite aux travaux deMr
et Mme Grenand [51] [52].
Chez les Emérillons comme chez les Wayampis, la
phytothérapie constitue un savoir collectif et n’est pas réservé exclusivement
au chaman [15].
Au cours de l’étude précitée [15], réalisée en 2002,
66 % des personnes interrogées disent avoir recours aux plantes pour se
soigner. Seulement 59 % d’entre eux peuvent citer un nom de plante.
Les jeunes utilisent moins les plantes que les anciens
: 59 % des moins de 40 ans, 84 % des plus âgés.
La connaissance de la médecine par les plantes semble
se perdre petit à petit. Les quelques personnes utilisant encore les bienfaits
des plantes n’ont pas tendance à transmettre ce savoir.
Il est assez difficile d’obtenir des explications sur
la médecine traditionnelle auprès des indiens. Réservés, ils n’aiment pas
beaucoup les questions. Il me semble important de respecter ce choix. Quelques
brides de conversation ne m’ont pas permis de comprendre avec plus de
précisions cette grande question qu’est la médecine traditionnelle.
Ayant défini d’autres priorités, je n’ai pas eu le temps de m’investir plus dans ce domaine, pour lequel une bibliographie intéressante est disponible suite aux travaux des ethnologues, en particulier Mr et Mme Grenand sur les Wayampis et Mr Eric Navet sur les Emérillons.
CONCLUSION
De nombreuses pathologies, notamment infectieuses et parasitaires, sont traitées quotidiennement au centre de santé de Camopi. Les activités de la Protection Maternelle et Infantile sont en pleine évolution. Malgré les conditions difficiles d’isolement, les problèmes d’acheminement du matériel, les coupures d’eau, d’électricité et de téléphone, le bon fonctionnement du centre est assuré par l’équipe médicale et paramédicale.
Toutefois, des efforts restent à faire en ce qui concerne la santé publique.
Avec l’aide d’un psychologue, un groupe d’amérindiens se propose de travailler à l’analyse de la problématique de l’alcool et de ses dérives. Ils réfléchiront ensemble, à l’élaboration de propositions. En leur laissant exprimer leurs besoins, leurs craintes, leurs attentes, il sera plus facile d’y répondre. Ce groupe pourra par la suite, aborder d’autres thèmes tel que les grossesses des jeunes filles, la violence sur mineur, le mal être des jeunes, l’utilisation de drogue dure… Riche d’une meilleure connaissance réciproque, le travail du centre deviendra plus efficace, comme nous l’a montré à plusieurs reprises notre agent de santé. En nous parlant de sa culture, Christelle, nous a souvent permis d’entrevoir des solutions simples.
Dans le même ordre d’idée, j’aimerai que le travail de collaboration avec l’école, débuté en janvier 2004, soit poursuivi. Le contact avec les élèves, base de la société future, est très enrichissant.
J’ai voulu par l’intermédiaire de ce cahier de liaison, de présenter Camopi et l’activité médicale du centre de santé, de la manière la plus objective possible. Les relations humaines, créées au cours des mois avec les Wayampis et les Emérillons, timides et réservés mais toujours accueillants, souriants et joueurs, ne transparaissent pas dans ce mémoire. C’est pourtant ce que je retiendrais, le plus, de ces sept mois passés dans un village au cœur de la forêt primaire.
REFERENCES
[1] CABINET DEFOS DU RAU, C2R ATELIER D’URBANISME. Etude pré opérationnelle de l’habitat insalubre. Camopi. Novembre 2002.
[2] LIGNIER E. Le Bourg de CAMOPI et ses villages.
perso.wanadoo.fr
[3] BAU P. Notes sur la santé des Amérindiens du haut Oyapock. Wayampi et Emérillon de Guyane Française. Septembre 1999 – janvier 2000.
www.lutecium.fr/stp/pierre-bau.html
aitia@voila.fr
[4] FRIBOURG-BLANC A, BOIS R. Evolution démographique, épidémiologique et sanitaire. Ethnies. p 32 – 35.
[5] AIGOIN J. Guyane : Domination d’Outre Mer. A quand la création du parc National ? Entretien avec Thierry Sallantin. 2003.
aruacay@nplus.gf
[6] BERTHEAU JC. La France accélère l’ethnocide des indiens. Printemps 1999. n° 26-27.
[7] Ministère du Travail et des Affaires Sociales. Direction générale de la Santé. Imprégnation de la population guyanaise par le mercure. Bulletin d’épidémiologique hebdomadaire. 1997. n°14.
http://www.invs.sante.fr/beh/1997/9714/
[8] AGELAS L. Système d’information Sanitaire des centres de santé. Centre hospitalier « Andrée Rosemon ». Septembre 2003.
leonneagelas@yahoo.fr
[9] LE DEPARTEMENT DES CENTRES DE SANTE. Livret d’accueil. 2004.
[10] LE DEPARTEMENT DES CENTRES DE SANTE. Réglementation intérieure des structures de médecine collective agrées par le CHAR. Camopi. Juin 2002.
[11]
LARTIGAU C. Evaluation de l’alcoolisme des Amérindiens du Haut Oyapock en
Guyane Française. Thèse de Médecine. 1996. Dijon.
[12] ERCKER A. Les madeleines à la mode amérindienne. Revue des sciences sociales. 2000. n° 27. p 61 - 64.
[13]
CARME B. Les parasitoses humaines en Guyane française. Presse médicale. 2001. n°
30. p 1601 – 1608.
[13b]
CARME B, COUPPIE P, DEMAR M, NACHET M, AZNAR C, SAINTE MARIE D, PRADINAUD R.
Incidence et épidémiologie actuelle des leishmanioses cutanées en Guyane
Française. Journées nationales d’infectiologie. 2002.
www.2m2.fr/jni/abstract/159_carm.htm
[14] CARME B et collaborateur. Troisième conférence de consensus sur le paludisme en Guyane. Cayenne les 4 et 5 octobre 2002.
[15] CARME B, LECAT J, LEFEBVRE P. Le paludisme à Camopi (foyer de l’Oyapock Guyane Française. 1 – Enquête CAP portant sur le paludisme chez les amérindiens de Camopi. 2 – Connaissances, attitudes et pratiques. 3 - – Incidence des accès palustres chez les amérindiens de Camopi. Diplôme d’études approfondies : santé publique et pays en voies de développement. Université Pierre et Marie Curie. Paris II. 2002.
[16] ZELLER H, ESTERRE P, ROBIN Y, DEDET JP. Les zoonoses en forêt guyanaise. Bulletin de la société de pathologie exotique. 79. 1986. p 681 – 688.
[17] PRADINAUD R, SERVANS G, SAINTE MARIE D, GIRARDEAU I, GOTZ W, WILL F. Bilan de 10 années de traitement de la leishmaniose tégumentaire par la pentamidine en Guyane Française : à propos de 1052 cas. Nouv. Dermatologie. 1991. 10. p 456 - 461.
[18] PRADINAUD R. Le traitement de la leishmaniose tégumentaire par la pentamidine en Guyane Française. Médecine Tropicale. 1994. 54. 4 bis. p 418 - 422.
[19] PRADINAUD R. Comment traiter une leishmaniose cutanée avec l’isétionate de pentamidine. Thérapeutique. 1999. p 352.
[20] LARRIVIERE-CHOUC C, ARMINGAUD P, BRANQUET D, DE PINA J, NORMAND PH. Résurgences de leishmaniose cutanée après traitement en Guyane. Prise en charge thérapeutique à propos de 15 observations. Nouv. Dermatologie. 1996. 15. p 530 - 532.
[21] CARME B, BISSIEL F, AZNAR C, DEMAR M, BICHAT S, NERON P, DARDE ML. Primo-infections sévères toxoplasmiques en Guyane Française. A propos de 17 observations.
www.2m2.fr/jni/abstract/159_carm.htm
[22] CARME B, MOTARD A, BAU P, AZNAR C, DAY C, MATHAR HERAUD R, MOREAU B. Parasitoses intestinales chez les Wayampis de Guyane. Bulletin de la société française de Parasitologie. Année 2000. Tome 18. Numéro 1.
www.tours.intra.fr:sfpar/bulletin/2000/affiches/carme1.htm
[23] CARME B, MOTARD A, BAU P, AZNAR C, DAY C, MATHAR HERAUD R, MOREAU B. Intestinal parasitoses among Wayamp Indians from French Guiana. Parasite. 2002. 9. p 167 – 174.
[24] BASSET D, GIROU C, NOZAIS JP, et al. Neotropical chinococcus oliarthus in the orbit and Echinococcosusvogeli in the abdomen. Am. J. Tro. Med. Hyg. 1998. 59. p 787 - 790.
[25] CARME B, MOTRAD A, DEMAR M, FEUTREN D, DE TROISY B, DELATTRE P. Foyer potentiel de capillariose en Guyane Française. Presse médicale. 2003. 32. p 1222.
[26] CARME B, DE THOISY B, MOTARD A, AZNAR C, VIE JC. Parasitoses humaines et mammifères sauvages en Guyane Français. Médecine Tropicale. 2000. 60. p 223 – 231.
[27] RACCURT CP. Trypanosoma
crusi en Guyane Française : Revue des données accumulées depuis 1940. Médecine Tropicale. 1996. 56. p 79 –
87.
[28]
CARME B, AZNAR C, PRADINAUD R. Absence of a proven resurgence of Chagas disease
or cutaneous leishmaniasis in French Guiana over the last two decades. Am. J.
Trop. Med. Hyg. 2001. 95. p 623.
[29] GENTELINI M, CAUMES E, DANIS M, MOUCHET J, DUFLO B, LAGARDERE B, RICHARD-LENOBLE D, BRUCKER G. Médecine tropicale. Médecine-sciences. Flammarion.
[30] BOUTIN JP, MEYNARD JB. Supervision de la surveillance épidémiologique, lutte contre les maladies à transmission vectorielle, prévalence des conduites toxicophiles, accidents d’exposition au V.I.H. Institut de médecine Tropicale du service de santé des armées. 1999.
[31] REYNES JM. Centre de référence pour la surveillance de la dengue et de la fièvre jaune. Rapport d’activités. Institut Pasteur de Guyane. Années 1994, 2001 et 2002.
[32] BOURGAREL S. Santé et géographie en Guyane. Éditions L’Harmattan. 1994. p 87.
[33] RODHAIN F. Fièvre jaune, dengue et autres arboviroses. Encyclopédie MédicoChirurgicale. 8.062-A-10. 2001. p 19.
[34] LEPEYTRE D, FICHET G, BOUREE P. Infection à virus Mayaro en Guyane. Un nouveau risque pour le voyageur.
Bull. Soc. Path Exo. 2001. 94. p 136.
[35] TALARMIN A, CHANDLER JL, KAZANJI M, DE THOISY B, DEBON P, LELARGE J, LABEAU B, BOURREAU E, VIE JC, SHOPE RE, SARTHOU JL. Mayaro virus fever in french Guiana : isolation, identification, and seroprevalence. Am. J. Tro. Med Hyg. Sept 1998. 59 (3). p 452 – 456.
[36] Epidémiologie et prophylaxie de la rage humaine en Guyane. Institut Pasteur de Guyane. Rapport annuel. 1990. p 109.
[37] SIMOES JO. Evaluation de l’état nutritionnel et infectieux des enfants âgés de 0 à 6 ans résidant dans les villages du moyen et du bas Maroni (Guyane) propositions pour une meilleure accessibilité aux soins et aux mesures préventives. Faculté de médecine de Marseille. Thèse. 8 décembre 2003.
[38] DURIEZ T, DUJARDIN L, AFCHAIN D. Myiases. Laboratoire de Parasitologie. Faculté de pharmacie. Lille. 2002.
arachosia.univ-lille2.fr/labos/parasito/Internat/courspar/myiases.html
[39] GRENAND P, GRENAND F. La médecine traditionnelle des Wayanpi. ORSTOM. Série. Science Humaine. Volume 18. n°4. 1981 – 1982. p 561 – 567.
[40] Auteurs inconnus. Atteintes parasitaires et réactions de sensibilisation. Rapport de stage du résident dans le service de dermatologie de l’hôpital de Cayenne de mai à novembre 1991. p 3 - 32.
[41] RODHAIN F, PEREZ C. Puce chique. Précis d’entomologie médicale et vétérinaire. Maloine Edition. 1985. p 298.
[42] VOILLEMONT, DEIBER. Histoire de jungle. Février 2004.
www.voillemont-deiber.qc.ca/aventure/uyane/livre/histoire.htm
[43] CHIPPAUX et collaborateurs. Facteurs biotiques intervenants dans la santé en Guyane. Liste des agents pathogènes, des vecteurs, des animaux réservoirs et sources de nuisances. Rapport synthétique. ORSTOM. Documents internes.1982. p 36 - 38
[44] SACLEUX I. La profession de pharmacien d’officine en Guyane française, thèse pour le diplôme d’état de docteur en pharmacie. octobre 2003.
[45] MARTY C. Animaux venimeux de Guyane présentant un risque pour l’homme. Réseau Guyanais de Culture Scientifique, Technique et Industrielle. 2002. p 73 – 84.
[46] ROSSANT L, ROSSANT-LUMBROSO J. Bourbouille, miliaire rouge ou sudamina, encyclopédie médicale, septembre 2002.
[47] PRADINAUD R. La larva migrans cutanée. Janvier 2002.
www.guyane.ovh.org/pages/larva_migrans.htm
[48] FLAVEN C. Les soins dentaires sur le haut et moyenne Oyapock en Guyane Française : rapport d’activité de l’A.W.O.G.F. (Aide Médicale et Dentaire Aux Amérindiens du Haut Oyapock en Guyane Française). Thèse dentaire. 1996. Toulouse.
[49] METRAUX A. Le chaman dans les civilisations indigènes des Guyanes et de l’Amazonie. 1967. Gallimard. p 79 – 101.
[50] CADAMURO L. Les plantes comestibles en forêt guyanaise. Les forces armées en Guyane. Avec le concours de centre ORSTOM de Cayenne et du Centre Spatial Guyanais.
[51] GRENAND F. L’art et les techniques culinaires des indiens Wayampi. Mémoire de maîtrise. 2éme volume. Flore.
[52] DUSSARD P. Evaluation de l’activité de la glucose 6 phosphate déshydrogénase chez les amérindiens du haut Oyapock en Guyane Française = intérêt en thérapeutique et en chimioprophylaxie antipaludique. Thèse pour l’obtention du diplôme d’état de docteur en pharmacie. 20 février 2001.
[53] GRENAND P. Introduction à l’univers Wayampi. Ethnoécologie des indiens du Haut – Oyapock. (Guyane Française). Langues et civilisations à tradition orale. SELAF. Paris. Société d’études linguistiques et anthropologiques de France. Volume 79. p 332.
BIBLIOTHEQUE
Antecume ou une autre vie. André COGNAT. Robert Lafont. 1977.
J’ai choisi d’être indien. André COGNAT. Vivre là – bas. L’harmattan. 1995.
Français et indiens en Guyane. Jean HURAULT. Guyane Presse Diffusion. Edition cayenne. 1989.
Indiens de guyane. Wayana et Wayampi de la forêt. Jean Marcel HURAULT/Françoise et Pierre GRENAND. Edition Autrement. 1998.
Chez nos indiens : quatre années dans la Guyane Française (1887 – 1891). Henri COUDREAU. Paris. Hachette. 1893.
Les mendiants de l’Eldorado. Jules CREVAUX. Petite bibliothèque Payot/Voyageurs. 1993.
En radeau sur l’Orénoque. Jules CREVAUX. Petite bibliothèque Payot/Voyageurs. 1994.
Tristes tropiques. Claude LEVY STRAUSS. Plon – Terre humaine. 1955.
Aimables sauvages. Francis HUXLEY. Terre humaine. PLON. 1993.
Femmes Sioux envers et contre tout. Mary BRAVE BIRD-CROW DOG. Albin Michel. Terre indienne. 1995.
Le cercle des feux : faits et dits des indiens yanomani. Jacques LIZOT. Edition du Seuil. Paris 1976.
Pigments Névralgies. Léon-Gontran DAMAS. Paris. Présence africaine. 1972.
Black label. Léon-Gontran DAMAS. Paris. Gallimard. 1956.
Retour de Guyane. Léon-Gontran DAMAS Edition jean michel place. 2OO2.
Traque en pays émerillon. Patrick FISCHER-NAUDIN. ACM Edition. 2000.
Saut-Sabbat. Patrick FISCHER-NAUDIN. Olbia Edition.
Le palais du paon. Wilson HARIS. Le serpent à plumes.
L’échelle secrète. Wilson HARIS. Le serpent à plumes.
Un mort vivait parmi nous. Jean GALMOT. Le serpent à plumes. Collection Motifs 2000.
Une étrange histoire. Jean GALMOT. Le serpent à plumes. Collection Motifs 2003.
Roucou. Jacques PERRET. Folio. 1994.
Rhum. Blaise CENDRARS. Grasset. Les cahiers rouges. 2003.
Toponowini. A la découverte d’un lac inconnu. DANIEL SAINT JEAN et l’association LABAMA. Ibis Rouge Editions.
Aventures en Guyane. Raymond MAUFRAIS. Ramsay Editions. 1997.
L’appel de l’aventure. Raymond MAUFRAIS/Geoffroi GRUNELLE. Edition Caribéennes. L’Harmattan. 1991.
A la recherche de mon fils. Edgar MAUFRAIS. Julliard. Scripta. 2001.
Crique de l’Or. Claude RIFF. Presses de la Cité.
Au bagne. Albert LONDRES. Le serpent à plumes. Collection Motifs 2003.
L’homme qui s’évada. Albert LONDRES. Le serpent à plumes. Collection Motifs 1999.
Le dernier exil. Histoire des bagnes et forçats. Michel PIERRE. Découvertes. Gallimard.
Cette liste non exhaustive pourra être complétée au
fur et à mesure.
LEXIQUE
Le calimbé : Tissu
servant de pagne, principalement de couleur rouge, porté par les hommes entre
les jambes et tenu par une simple ficelle. Il est long pour les cérémonies et
arrive à mi-cuisse en temps normal.
La camissa : Tissu aux
couleurs variées porté par les femmes autour de la taille à la manière d’une
serviette de bain.
La cassave : galette à base de manioc.
Le tupoye : Mini hamac
porté en bandoulière servant à transporter le bébé à hauteur des seins de la
mère. Il est en coton tissé mais peut n’être qu’un chiffon noué autour du cou.

Le carbet : Maison
traditionnelle amérindienne. Les toits ont été successivement en feuilles
tressées (Waï), en bois (bardeau de Wapa) puis en tôle.
Le tawali : Cigarette amérindienne
longue d’une vingtaine de centimètres.
La nivrée : Technique de
pêche où une liane appelé « Mékou » est broyée dans l’eau afin
d’empoisonner le poisson qui remonte drogué à la surface.
Le cachiri : Boisson à
base de jus de manioc fermenté qu’il est plaisant d’offrir aux invités. Il peut
également être fait avec de l’igname ou agrémenté avec des fruits.
C’est
aussi le nom donné à la fête qui se déroule autour de cette boisson.
La couleuvre : sorte de
passoire en feuilles tressées de forme allongée, utilisée dans la fabrication
du cachiri.
L’abatis : lopin de
terre cultivé sur brûlis.
Le maïouri :
Rassemblement de personnes après l’abattis afin de boire le cachiri.
Le maraké : Cérémonie
durant laquelle des rituels sont faits aux enfants pour les rendre plus forts,
plus intelligents ; aux jeunes filles dès les premières règles pour les
déclarer femmes et aux jeunes hommes dès leur premier enfant.
Le
roucou : plante dont les indiens
s’enduisent le corps et qui lui donnent une couleur rouge. Il est utilisé pour
des raisons esthétiques et pratiques. Beaucoup de vertus lui sont attribuées.
Le
génipa : plante utilisée comme
peinture bleutée, avec laquelle ils réalisent des motifs géométriques sur la
face et le corps.
LES ANNEXES
ANNEXE I : LES DONNEES DE L’INSEE
Ceci est une schématisation des dernières données de l’INSEE (recensement de 1999).
Nombre d’habitants :
|
|
1974 |
1982 |
1990 |
1999 |
|
Population |
399 |
554 |
748 |
1032 |
Taux de variation annuel :
|
|
1964/1974 |
1974/1982 |
1982/1990 |
1990/1999 |
|
Taux de variation annuel dû au solde naturel (%) |
+ 5.41 |
+ 4.54 |
+ 3.82 |
+ 3.64 |
|
Taux de variation annuel dû au solde migratoire (%) |
+ 4.97 |
+ 4.51 |
+ 2.07 |
+ 4.11 |
|
Taux de variation annuel dû au solde migratoire (%) |
+ 0.44 |
+ 0.03 |
+ 1.75 |
- 0.47 |
Pour l’année 1999, répartition par age et par sexe :
|
|
0/19 ans |
20/39 ans |
40/59 ans |
+ de 60 ans |
|
Population totale |
599 |
301 |
105 |
28 |
|
Population masculine |
278 |
151 |
48 |
13 |
|
Population féminine |
321 |
150 |
57 |
15 |
Nombre de personnes par ménage :
|
|
1 pers. par ménage |
2 pers. par ménage |
3 pers. par ménage |
4 pers. par ménage |
5 pers. par ménage |
6 pers. par ménage |
|
Nombres de ménages |
11 |
7 |
19 |
33 |
24 |
91 |
Nombre d’enfants scolarisés :
|
|
3/6 ans |
7/15 ans |
16/18 ans |
19/24 ans |
+ de 25 ans |
|
Nombre d’enfants scolarisés |
71 |
215 |
18 |
2 |
12 |
Personnes possédant un diplôme :
|
|
Aucun diplôme |
CEP |
BEPC |
CAP/BEP |
BAC / brevet professionnel |
Bac + 2 |
Diplôme de niveau sup. |
|
Population de plus de 15 ans |
467 |
1 |
2 |
6 |
3 |
3 |
14 |
A noter que tous ces résultats tiennent compte de l’ensemble de la population de Camopi soit les Amérindiens et les métropolitains.
ANNEXE II : LES CORRESPONDANTS
SPECIALISTES :
Cette liste recense par ordre alphabétique, les différents spécialistes pouvant répondre à nos questions ou susceptibles de réaliser des consultations ou une hospitalisation. Elle devra être mise à jour régulièrement.
La plupart d’entre eux sont assez disponibles. Néanmoins, il est parfois difficile d’obtenir pour nos patients un compte rendu d’hospitalisation.
Le problème en fait est lié à l’isolement relatif et à la rareté de moyens de communication fluviaux. L’absence de ligne aérienne régulière ne permet pas d’organiser à l’avance des rendez vous.
Pour les consultations, il faut prévoir une hospitalisation dans le service en question, ce qui est très compliqué.
Parfois, le jour du départ, le patient concerné ne se présente pas.
CHIRURGIE :
Dr DIOUF Chirurgie B digestive et générale, uro-néphrologique (05 94 39 53 22)
Dr SMAIL Chirurgie digestive
Dr MOULUCOU orthopédiste (05 94 39 51 98) (06 94 20 28 95)
Dr JANOYER orthopédiste de Martinique réalisant des consultations avancées tous les 3 mois.
DERMATOLOGIE :
Dr COUPIE chef de service
Dr CLYTI réalise les consultations avancées.
Dr SAINTE MARIE qui répond au courrier de la Télémédecine.
GYNECOLOGIE , GROSSESSE PATHOLOGIQUE ET POST
PARTUM
:
Dr PATIENT chef de service
Dr ACROMBESSI
Dr SOW (06 94 22 11 03)
Dr CLAYETTE réalise les consultations avancées et les échographies pour les femmes enceintes. Travaillant au Centre Médico-Chirurgical de Kourou. (CMCK), il est joignable au 05 94 32 76 76.
HOPITAL DE JOUR :
Dr EL GUEDJ chef de service
Dr VAZ (VIH, hémoglobinopathie)
INFECTIOLOGIE /HYGIENE :
Dr Félix DJOSSOU réalise les consultations avancées (05 94 39 50 40) (FAX : 05 94 39 50 41)
Dr BICHAT pour l’hygiène
MEDECINE A : endocrinologue diabétologue, médecine interne et cancérologie.
Dr SEUX (médecine interne et cancérologie)
Dr FILIPETTO (médecine interne et cancérologie) (06 94 40 86 10)
Dr SABINE (diabètologie)
MEDECINE B :
Dr NERON gastro-entérologue chef de service
Dr LOUVEL gastro-entérologue
Dr BOURBIGOT pneumologue
Dr COURSIER réalise les échographies cardiaques
OPTHALMOLOGIE :
Dr GERARD chef de service, président de l’Association pour le Développement de l’Ophtalmologie en Guyane (ADOG).
Dr DALENS ophtalmologue membre de l’ADOG.
Dr HUGUET
Les
consultations ont lieu le lundi et jeudi matin.
ADOG : L’Association pour le Développement de l’Ophtalmologie en Guyane assure des missions tous les 18 mois à Camopi et à Trois Sauts. Le référent est Mme POMMA, secrétaire du service d’ophtalmologie, pour les rendez-vous et les missions. Elle est joignable au 05 94 39 53 32.
ORTHODONTHIE :
Dr RICORDEL (06 94 44 61 93)
Dr LEBRETON
OTHO-RHINO-LARYNGOLOGIE :
Il n’y a plus actuellement d’otho-rhino-laryngologue à l’hôpital de Cayenne.
Des consultations peuvent être prises chez le Dr LEMOINE (05 94 29 01 26) avec un dépassement d’honoraire de 35 euros à la charge des patients.
PEDIATRIE :
Dr DELATTRE chef de service
Dr VILLENEUVE service des nourrissons, enfants de moins de 2 ans.
Dr FAVRE néonatologie.
PSYCHATRIE :
Dr DESVILLE chef de service
Dr Marie Laure DJOSSOU hospitalisation sous contrainte (HO et HDT)
Dr FORT psychiatrie générale
Dr VALLARD s’occupe de l’unité d’alcoologie.
RADIOLOGUE :
Il est souvent compliqué de réaliser des radiographies et elles sont en général fait au cours d’hospitalisation.
Pour les personnes pouvant se débrouiller sur Cayenne, les rendez-vous d’examens radiologiques peuvent être pris dans le cabinet privé du Dr GUINOT (05 94 29 23 43).
REANIMATION :
Dr HULIN chef de service
Dr HOMMEL praticien hospitalier.
RHUMATOLOGIE :
Une consultation avancée à Cayenne est réalisée tous les 2 mois sur 2 journées. Il faut prendre rendez-vous en consultation au 05 94 39 51 47. Cette consultation est souvent complète. Il faut donc prendre rendez-vous très en avance.
La consultation spécialisée peut être réalisée par le Dr Marie Pierre FILIPETTO (poste 90 91 ou 06 94 40 86 10) en tant qu’interniste.
Le Dr MOULUCOU orthopédiste au CHAR accepte de réaliser des consultations lorsqu’il y a discussion d’une indication chirurgicale.
Le Dr GUSTAVE RABORD 10 Rue Louis BLANC (05 94 30 23 12) travaille en cabinet privé (secteur 2). Le prix de la consultation sans rendez-vous (le matin) est de 40 euros et de 50 euros sur rendez-vous (remboursement sur la base de la sécurité sociale, soit 23 euros).
SAMU
/ TELEMEDECINE :
Le SAMU est notre correspondant principal pour toutes les urgences. Il organise les évacuations sanitaires.
Le Dr Thierry LEGUEN est responsable de la télémédecine. Très disponible, en dehors de ses permanences au SAMU, il est joignable sur son portable.
LES URGENCES :
Le médecin des urgences est le référent pour les accidents d’exposition au sang. Un KIT est disponible dans le frigo du centre de santé.
LABORATOIRE
:
LABORATOIRE DE BIOLOGIE POLYVALENTE :
Dr COTELLON chef de service (biochimie et hématologie)
Dr MOREAU (bactériologie)
Mr DELBE cadre de santé
LABORATOIRE
D’ANATHOMOPATHOLOGIE :
Dr FIOR anatomo-pathologie
LABORATOIRE DE
PARASITOLOGIE :
Pr CARME chef de service (05 94 39 53 09)
Dr DEMAR Magalie (poste 55 48)
Dr AZNAR Christine (05 94 39 51 63)(faculté : 05 94 28 72 60)
INSTITUT PASTEUR DE
GUYANE :
Réalise les dosages des G6PD (05 94 29 26 11).
Centre de référence pour la vaccination antirabique.
PHARMACIE :
PHARMACIE
DU CHAR :
Dr LEWEST chef de service et responsable des stupéfiants. (05 94 39 52 41)
Mme Sonia LANCHAM et Mme Antoinette, préparatrices pour les centres de santé. (05 94 39 53 96)
Dr GRAND GEORGE responsable de la mise en place de la stérilisation et correspondante pour les centres de santé (05 94 39 50 95).
PHARMACIE DE SAINT GEORGE :
La Pharmacie de l’Oyapock est une pharmacie privée. Pour tout renseignement joindre Mr JANSEN (05 94 37 09 51).
PMI :
POUR
LES RENSEIGNEMENTS :
Joindre Mme CASCA à la PHARMACIE DEPARTEMENTALE au 05 94 31 03 33 (fax : 05 94 30 45 99).
POUR LES COMMANDES :
Pour tout renseignement concernant les commandes s’adresser au laboratoire départemental au 05 94 30 06 21 (fax : 05 94 31 03 55).
CONSULTATION
CONTRACEPTION – IVG :
Joindre Mme Sylvie FAVRE au planning familial du CHAR poste 5462 de 8 H 00 à 12 H 00 sauf le mercredi.
COTOREP :
Dr ROBERI : mardi et jeudi matin entre 8 heures et 12 heures (05 94 29 53 77).
ANNEXE III : SUIVI QUANTITATIF DU NOMBRE D’ACCES PALUSTRES


ANNEXE IV: ARBRE DECISIONNEL THERAPEUTQUE

3ème conférence de consensus sur le paludisme en Guyane. Cayenne 4 et 5
octobre 2002.
ANNEXE V : LE TRAITEMENT DU PALUDISME A CAMOPI
PALUDISME A PLASMODIUM FALCIPARUM :
Nous utilisons l’halofantrine (Halfan®) à la posologie de 24 mg/kg sur 12 heures, soit 8 mg/kg à la première heure, renouvelé à 6 heures et à 12 heures, après vérification des contre indications cardiaques sur un électrocardiogramme (allongement QT).
Une deuxième cure à demi dose est donnée une semaine plus tard.
Schématiquement : Halfan®
H00 : 8 mg/kg
H06 : 8 mg/kg
H12 : 8 mg/kg
Une semaine plus tard :
H00 : 4 mg/kg
H06 : 4 mg/kg
H12 : 4 mg/kg
Pour les correspondances en cuillères mesures et en comprimés, voir annexe VI : posologie de l’Halfan®.
Il existe une contre indication relative pour les femmes enceintes ou allaitant.
Les patients venant de la Sikini (zone d’orpaillage clandestin), sont traités par l’association quinine doxycycline. Ce protocole sur une semaine est d’autant plus facile qu’il ne nécessite pas de cure de consolidation (comme le traitement par Halfan®), les patients n’ont donc pas besoin de revenir au centre de santé.
Lorsque le patient ne s’est pas présenté pour sa
demi-dose d’Halfan®.
Lorsque le patient ne s’est pas présenté pour sa demi-dose d’Halfan®, en l’absence de fièvre la demi dose peut être prise entre le 7ème et le 10ème jour.
Si le patient se présente avec une fièvre, à partir du 7ème jour une goutte épaisse et un frottis mince seront réalisés.
Si la goutte épaisse et le frottis sont positifs à Plasmodium falciparum, nous considérons que la réponse au traitement est mauvaise. Chez l’adulte, un traitement par quinine et doxycycline sera initié. Chez l’enfant, la femme enceinte ou allaitant, la doxycycline, sera remplacée par la clindamycine.
En l’absence de Plasmodium falciparum sur lame, la clinique prime.
Si la clinique est en faveur d’un accès palustre, on considère qu’il y a une mauvaise réponse au traitement. Chez l’adulte, un traitement par quinine et doxycycline sera réalisé. Chez l’enfant avant 8 ans et la femme enceinte ou allaitant, la doxycycline sera remplacée par la clindamycine. Si les signes cliniques ne sont pas en faveur d’un accès palustre, le patient recevra la demi dose d’Halfan®.
PALUDISME A PLASMODIUM VIVAX
Il est réalisé à base de chloroquine (Nivaquine®) à la posologie de 25 mg/kg en trois prises espacées de 24 heures.
Schématiquement : Nivaquine®
J1 : 10 mg/kg
J2 : 10 mg/kg
J3 : 5 mg/kg
Lors de l’apparition d’un prurit sous Nivaquine®, le patient est mis sous Aérius® 5 mg, 1 comprimé par jour, jusqu’à la fin du traitement qui doit être poursuivit.
INFECTION A PLASMODIUM VIVAX A REPETITION
Après une série de trois accès à Plasmodium vivax, un traitement des hypnozoïtes est indiqué. Une cure de Primaquine® est envisagée après dosage de Glucose 6 Phosphate Déshydrogénase érythrocytaire (G6PD) et bilan hépatique et rénal [53].
NFS
Transamisases (TGO, TGP)
Bilirubine libre et conjuguée
GammaGT et Phosphatases alcalines
Créatinine et urée
La prescription nominative de Primaquine® est soumise à une Autorisation Temporaire d’Utilisation (ATU). La liste des patients avec leur nom, leurs résultats biologiques, leur poids, leur date de naissance et une photocopie de la carte de sécurité sociale est envoyée au Dr Djossou (référent en infectiologie) afin d’obtenir cette autorisation.
Le traitement est pris pendant 14 jours en une prise à la posologie de 0,25 mg/kg/24 heures.
Le même bilan biologique est réalisé en fin de traitement sans dosage G6PD.
CAS PARTICULIER DES BRESILIENS
Les patients de Vila Brasil ayant présenté plus de trois accès palustres à Plasmodium vivax malgré un traitement bien suivi, bénéficient d’un traitement suivant notre protocole, avec un prélèvement biologique en fin de traitement.
Les brésiliens de passage ou de la Sikini seront dirigés vers une consultation à Oyapock ; Les protocoles brésiliens étant différents d’une région à l’autre, et l’obtention des traitements plus facile.
UN PROJET DE RECHERCHE
Une étude, proposée et suivie par le Pr Carme, doit
être débutée à Camopi, début septembre, sur l’efficacité des traitements
antipalustres et le polymorphisme des souches plasmodiales.
Le premier objectif de cette étude est d’évaluer
l’efficacité des schémas thérapeutiques préconisés dans le traitement des accès
palustres en Guyane grâce à un suivi régulier clinique et parasitologique sur
une période de 28 jours, tout en s’assurant autant que possible de la bonne
prise du médicament prescrit.
Il s’agit pour le traitement de l’accès palustre à Plasmodium
vivax de la chloroquine (Nivaquine®), à la dose de 25 mg/kg réparti sur 3
jours et pour le Plasmodium falciparum de l’association luméfantrine -
artéméter (Riamet®) à la dose de 2 comprimés par jour pendant 3 jours.
Une étude sur l’appréciation de l’usage traditionnelle
de plantes à visée antimalariques et sur le recours à l’automédication est
prévue par la suite.
ANNEXE VI : POSOLOGIE DE L’HALFAN®
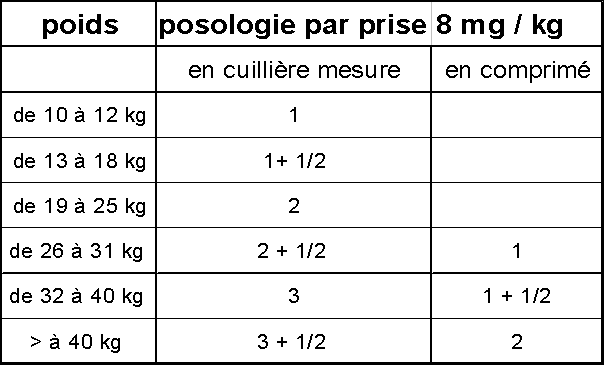
HALFAN@ 250 mg par comprimé
Sirop de 100 mg/5 ml
Référence Vidal 2003
ANNEXE VII : FROTTIS CUTANE A LA RECHERCHE DE LEISHMANIES
LAVAGE ET DECAPAGE DE LA PLAIE :
A l’aide de compresses stériles imbibées de sérum physiologique et de mercryl laurylé, bien frotter la plaie afin d’humidifier les croûtes pour les faire tomber.
Essayer
d’être le moins traumatique possible.
Tamponner en périphérie avec de la Bétadine® jaune et de l’alcool à 70°.
ANESTHESIE LOCALE :
Avec une seringue de 2 ml, réaliser une anesthésie des berges de l’ulcère avec de la xylocaïne ou de la xylocaïne adrénalinée (Cette dernière doit être évitée si les plaies sont localisées aux extrémités car il existe un risque de nécrose des extrémités).
REALISATION D’UN
FROTTIS :
Pincer fermement la lésion entre le pouce et l'index de la main opposée à celle tenant le scalpel (n°10).
Avec le scalpel, gratter et creuser les berges de l’ulcère en essayant d’aller profondément. Tout en étant le plus exsangue possible.
Déposer le matériel sur une lame. Avec la partie tranchante, fragmenter le tissu (« steack haché »). Avec la partie non tranchante, étaler le matériel fragmenté.
Réaliser au minimum 2 frottis pour chaque lésion sur des lames différentes.
Deux options possibles
selon que la lecture est faite sur place ou non.
- Si elle n’a pas lieu, adresser au CHG, les lames dans des boîtes de transport avec la fiche de demande d’examen et celle de synthèse (si plusieurs prélèvements)
-
Si elle a lieu, suivre le protocole et adresser toujours
les lames au CHG pour contrôle.
FIXATION ET COLORATION (KIT
RAL) :
Fixer à la chaleur le matériel sur la lame (1 à 2 minutes sur plaque chauffante sans « faire cuire ») puis au méthanol pendant 30 secondes (flacon 1 Kit RAL)
Colorer : tremper 10 secondes la lame dans l’Eosine®. Egoutter soigneusement l’excédent de colorant puis tremper la lame 20 secondes dans le bleu de méthylène. Rincer légèrement. Sécher.
LECTURE :
Elle se fait au microscope avec l’objectif 100 à l’immersion après avoir sélectionner à l’objectif 10 les régions du frottis les plus riches en cellules. La lecture doit s’attarder à ces endroits car le parasite est surtout intracellulaire.
Fiche technique de
parasitologie Rotureau B. 2003
ANNEXE VIII : BIOPSIE CUTANEE A LA RECHERCHE DE LEISHMANIES
LAVAGE ET DECAPAGE DE LA PLAIE :
A l’aide de compresses stériles imbibées de sérum physiologique et de chlorexidine, bien frotter la plaie afin d’humidifier les croûtes pour les faire tomber.
Essayer
d’être le moins traumatique possible.
DESINFECTION :
A l’état d’ulère, bien désinfecter surtout en périphérie avec de la Bétadine® jaune.
ANESTHESIE LOCALE :
Avec une seringue de 2 ml, réaliser une anesthésie des berges de l’ulcère avec de la xylocaïne ou de la xylocaïne adrénalinée (cette dernière doit être évitée si les plaies sont localisées aux extrémités car il existe un risque de nécrose des extrémités).
REALISATION DE LA
BIOPSIE :
Utiliser un poinçon à biopsie de type punch 3.
Décongeler le tube contenant le milieu de transport RPMI prêt à l’usage dix minutes avant la manipulation.
Desserrer le capuchon du tube contenant le milieu de transport et garder ce tube à proximité.
Pincer le capuchon entre le pouce et l’index de la main opposée à celle tenant le poinçon afin de travailler sur une zone exsangue.
Poinçonner en bordure de lésion et bien en profondeur en évitant toutefois les saignements.
Extraire la « carotte » biopsique à l’aide de pines stériles en coupant la base à l’aide de ciseaux fins stériles et placer aussitôt le prélèvement dans un milieu sans toucher la goulot puis bien refermer le tube (si vous possédez un bec Bunsen portatif, effectuer le transfert dans le champ stérile). Le tube du milieu de transport doit être ouvert le moins de temps possible durant la manipulation afin de limiter la contamination.
CONDITIONNEMENT ET ENVOI DES
PRELEVEMENT :
Le milieu de transport doit être stocké au congélateur jusqu’à l’utilisation. Le tube de milieu de transport contenant une seule et unique biopsie sera conservé à 4° et envoyer le plus rapidement possible au Laboratoire de parasitologie du CHAR dans le conditionnement thermostable étanche adéquate.
Attention : la fiche individuelle de renseignements spécifiques à la leishmaniose est exigée, ainsi qu’au moins deux frottis sur deux lames différentes dûment identifiées. Joindre l’ensemble des éléments (lames, tubes et fiche) dans le même colis au service de parasitologie du CHAR.
Fiche technique de parasitologie Rotureau B. 2003
ANNEXE IX : TRIFLUCAN® DANS LA LEISHMANIOSE
POSOLOGIE :
200 mg/jour chez l’adulte pendant 6 semaines
Soit 1 gélule à 200 mg par jour au cours du repas.
AMM :
Absence d’AMM dans cette indication. L’étude randomisée réalisée en Arabie Saoudite a montré une bonne efficacité sur Leishmania major. L’expérience du service de Dermatologie du CHAR : sur 11 patients prétraités environ 50 % de guérison.
CONTRE-INDICATIONS :
Allergie aux azolés, grossesse, cisapride (Prépulside®), pimozide (Orap®).
Médicaments déconseillés :
Halofantrine.
Médacaments necessitant une précautiON
d’emploi :
Alfentanil, anticoagulants oraux, ciclosporine et tacrolimus, phenytoïne, sulfamide, hypoglycémiants, rifampicine, théophylline et aminnophilie, triazolam.
GROSSESSE :
Contre indication.
Contraception chez la femme en âge de procréer.
ALLAITEMENT :
Contre indication.
ENFANTS :
Absence de données disponibles ; à déconseiller.
EFFETS
INDESIRABLES :
Gastro intestinaux.
Cutanés : toxidermies, syndromes de Lyell ont été décrits.
Hépatiques : augmentation des TGO-TGP, réversibles à l’arrêt du traitement, hépatites sévères décrites.
SURVEILLANCE :
Avant traitement : examen clinique et bilan biologique (NFS, plaquettes, TGO-TGP, gammaGT, Phosphatases alcalines, créatinémie.
Même bilan à 15ème et au 45ème jour.
Fiche technique de dermatologie
Dr. Coupie. 2004
ANNEXE X : ALBENDAZOLE (ZENTEL®)
|
|
commentaires |
Albendazole Zentel® |
Ivermectine Stromectol® |
|
oxyure |
|
de 1 à 2 ans
: 1/2 comprimé de 400 mg
adulte/enfant > 2 ans : 1 comprimé ou 1 flacon à répéter 7
jours plus tard |
|
|
trichocéphale |
si patient asymptomatique : pas de traitement |
adulte/enfant > 2 ans : 1 comprimé ou 1 flacon en dose unique |
|
|
ascaris |
si patient asymptomatique : pas de traitement |
adulte/enfant > 2 ans : 1 comprimé ou 1 flacon en dose unique |
|
|
anguillulose |
dans les formes graves augmenter les doses |
adulte/enfant > 2 ans : 1 comprimé ou 1 flacon pendant 3 jours |
200 µg/kg comprimé de 3 mg |
|
ankylostomose |
traiter
l'anémie |
adulte/enfant > 2 ans : 1 comprimé ou 1 flacon en dose unique |
|
Vidal 2004
ANNEXE XI : CONDUITE À
SUIVRE EN CAS DE MORSURE DE GRAGE
Il faut tout d’abord évaluer la gravité de la
morsure en recherchant un trouble de la coagulation et en observant l’évolution
de l’œdème.
RECHERCHE DE TROUBLE DE LA
COAGULATION
Réalisation
d’un temps de saignement (normal entre 3 et 4 minutes) :
Prélever
2 tubes secs,
Agiter
un des 2 tubes toutes les 30 secondes,
Chronométrer
le temps de formation d’un caillot dans chaque tube.
Additionner
les deux valeurs et diviser le résultat obtenu par deux.
Si le temps obtenu est
supérieur à 4 minutes ou si le sang est incoagulable, il faut évacuer le
patient pour l’hospitaliser en réanimation.
Si le temps de coagulation est
normal, le patient est surveillé sur place. Nous répéterons les examens.
EVALUER L’OEDEME ATTENANT A LA MORSURE
Si le patient présente un
oedème extensif avec une évolution rapide, il doit être évacué en chirurgie
pour une incision de décharge.
SOINS DIVERS
Soins locaux avec
antiseptiques.
Vérification de la vaccination
antitétanique.
Donner une antibiothérapie à
large spectre type amoxicilline + acide clavulinique (Augmentin®).
Calmer la douleur (une
injection de Xylocaïne® locale est possible).
ANNEXE XII : ALIMENTS ET DIARRHEE
LISTE
DE PRODUITS À PRIVILEGIER LORS DE DIARRHEES
le couac,
le wasai,
le cajou,
la banane,
la goyave,
le riz,
les carottes cuites,
l’eau de riz,
l’eau de coco,
et le coca-cola.
LISTE DES PRODUITS À EVITER LORS DE DIARRHEES
l’eau de la rivière,
le maripa,
la patate douce,
les graisses cuites,
les bonbons,
et le jus de fruits.
ANNEXE XIII : DIAGNOSTIC ETIOLOGIQUE DE LA DIARRHEE
DIARRHEE
FIEVRE
![]()
NON OUI

DOULEUR DOULEUR
![]()
![]()


Dysenterie bactérienne : Salmonella non typhi Shigella Campilobacter Hélicobacter E. Coli entéroinvasive Yersinia Paludisme VIH E. Coli Entérotoxique Samonella typhi Diarrhée parasitaire : Helminthiases Amibiase etc.… Giardiase cholera
Information délivrée par le
Dr Djossou à Camopi le 16 juin 2004.
ANNEXE XIV : LES PATHOLOGIES ET LES TRAITEMENTS DES PROBLEMES GINGIVO-DENTAIRES
LES PROBLEMES DENTAIRES
LA CARIE
La carie résulte d’une atteinte plus ou moins profonde
de l’émail dentaire et des tissus sous jacent. Sa symptomatologie se traduit
par une douleur au sucre, au chaud ou au froid.
Ces douleurs sont traitées par antalgique et
anti-inflammatoire en cas de douleur pulsatile, dans l’attente de la prochaine
tournée de soin du dentiste.
LA PULPITE
La pulpite résulte d’une carie profonde ayant généré
un œdème de la pulpe dentaire.
Elle se traduit par une douleur pulsatile. Le patient
se plaint d’un lancement. La percussion transversale de la dent est
douloureuse. Elle est traitée par anti-inflammatoire et antalgique.
L’ABCES
L’abcès résulte d’une pulpite non soignée ayant dégénéré.
Dans l’abcès, le patient a une sensation de dent
longue. Il ne peut plus serrer les dents. A l’examen clinique c’est la
percussion axiale qui est douloureuse.
Nous débutons un traitement antibiotique à visée
anti-anaérobique complété par l’association anti-inflammatoire antalgique.
LES PROBLEMES GINGIVAUX
LA GINGIVITE
La gingivite est une
inflammation de la gencive. Elle peut être localisée ou généralisée. Elle se
traduit par une gencive gonflée, érythémateuse et sanguinolente. Elle est
parfois bourgeonnante et turgescente.
Elle se traite par des bains de bouche. Il faut
inciter à un brossage des dents avec efficacité mais douceur.
LA GINGIVITE ULCERO-NECROTIQUE
Ce stade ultime de la gingivite est rare. La gencive
festonnée est très érodée. Elle se présente sous forme de dentelle noirâtre.
Elle ne se développe que sur les secteurs dentés.
Un traitement par spiramycine-métronidazole (Rodogyl®) est alors donné pendant 15 jours.
LES TRAITEMENTS
LES ANTALGIQUES
Les antalgiques habituellement présents à Camopi et
proposés dans le traitement des douleurs bucco-dentaires sont le paracétamol et
le tramadol (Topalgic®)
LES ANTI-INFLAMMATOIRES
Chez l’enfant, nous utiliserons de préférence le
Nifluril® ou le Surgam®.
Chez l’adulte, se sera plutôt le Bi-Profenid® ou un
corticoïde (Celestène®).
LES BAINS DE BOUCHE
Les bains de bouche recommandés sont ceux à base de chlorexidine
(Eludril®) ou Prexidine®. En l’absence de ce traitement, nous proposons les
bains de bouche à base de bétadine buccale® ou l’hexetidine (Hextril®).
LES ANTIBIOTIQUES
L’antibiotique de premier intention pour les problèmes
bucco-dentaires est l’amoxicilline associée à l’acide clavulinique
(Augmentin®).
Celui de deuxième intention, est l’association
métronidazole-spiramycine (Rodogyl® ou Flagyl®-Rovamycine®).
En cas de rupture de stock, nous pouvons utiliser en
troisième intention l’association Clamoxyl®-Flagyl®.
Ce traitement sera prescrit pour 6 jours.
ANNEXE XV : BILANS BIOLOGIQUES REALISES AU COURS DE LA
GROSSESSE
BILAN DE LA PREMIERE VISITE
Numération Formule Sanguine (recherche d’une anémie ou d’une thrombopénie),
Groupe sanguin (en l’absence de carte dans le dossier) et Recherche d’Agglutinine Irrégulières (RAI),
Sérologie :
HIV,
HTLV1 et HTLV2,
HBV (selon le statut vaccinal),
HCV,
Syphilitique (TPHA, VDRL),
Rubéole,
Toxoplasmose.
BILAN A REPETER TOUS LES
MOIS
Analyse d’urine : sucre et albumine (par bandelette urinaire)
Sérologie de la toxoplasmose tous les mois pour les femmes ayant une sérologie négative.
Sérologie de la rubéole tous les mois pour les femmes ayant une sérologie négative.
BILAN AU 6ème MOIS DE GROSSESSE
Numération Formule Sanguine et Ferritine (prescription de fer si nécessaire).
ANNEXE XVI :
HAUTEUR UTERINE SUIVANT LE TERME DE LA GROSSESSE

Mouvements fœtaux à partir de 20 semaines d’aménorrhée.
Bruits du cœur fœtaux à partir de 12 – 15 semaines d’aménorrhée.
ANNEXE XVII : TEST DE GUTHRIE
Le test de Guthrie est réalisé après 60 heures de vie (entre le 3ème et le 7ème jour).
Le prélèvement se fait sur le dos de la main à l’aide d’une aiguille bleue 23G.
Les 7 cercles du buvard doivent être remplis. Les deux cercles supplémentaires sont utilisés si le nouveau né présente un risque de drépanocytose.
Pour le test de mucoviscidose (recherche génétique) une autorisation parentale doit être signée au dos du papier buvard.
Conduite à Tenir :
Remplir la demande d’examen.
Réaliser la prise de sang
Faire sécher
Si plusieurs tests ont été réalisés, ils doivent être envoyés séparément afin d’éviter le mélange du sang d’un buvard à l’autre.
Le test est envoyé à l’adresse suivante en envoi médical urgent sans affranchir (enveloppes pré remplies).
Centre régional de dépistage néonatal
Libres réponses n° 1029
59049 Lille Cedex.
Information délivrée par le
service du post partum à Cayenne le 23/12/03